استئصال الصفيحة الفقرية هو عملية شائعة تتم على طول كامل العمود الفقري من الرقبة إلى أسفل الظهر (أسفل الظهر). يتم تنفيذه من أجل تقليل الضغط على جذور الأعصاب الشوكية الناجمة عن التغيرات الضمور المرتبطة بالعمر في العمود الفقري (تضييقه) ، وكذلك لعلاج الحالات الأخرى (على سبيل المثال ، عواقب الإصابات الشوكية ، وفتق الفقرية ، والأورام). اعتمادًا على شدة المرض ، قد يتم تضمين فقرة أو أكثر. في معظم الحالات ، يمكن إزالة نتيجة الإجراء متلازمة الألمالعودة إلى الأنشطة اليومية.
تشريح عصبي الحبل الشوكي
الهزيمة الكاملة تعني فقدانًا تامًا للإحساس والتحكم في العضلات في مكان الإصابة. ما يقرب من نصف جميع إصابات الحبل الشوكي كاملة. معظم إصابات النخاع الشوكي ، بما في ذلك الآفات الكاملة ، هي نتيجة إصابة الحبل الشوكي أو فقدان تدفق الدم إلى نخاع العظام ، وليس الحبل الشوكي. الهزيمة الكاملة لا تعني أنه لا يوجد أمل في أي تحسن.
أسباب إصابة النخاع الفقري مباشرة وغير مباشرة. الأسباب المباشرة تؤدي إلى الالتواء أو تدمير الهيئات الفقرية. غير مباشر لا يؤثر على بنية العمود الفقري ، لكن طاقة الصدمة تنتقل إلى الدماغ داخل قناة النخاع. تؤدي هذه الإصابات إلى حالات ارتجاج أو انكماش أو كدمة أو منطقة النخاع.
عادة ما يتم استخدام استئصال الصفيحة فقط عندما لا تعمل طرق العلاج الأكثر تحفظًا ، مثل العلاج بالعقاقير أو العلاج الطبيعي أو الحقن. يمكن أيضًا التوصية بهذا الإجراء إذا لوحظت الأعراض الحادة أو تفاقمت حالة المريض بحدة.
لماذا تتم هذه العملية؟
يمكن للنمو العظمي في القناة الشوكية أن يضيق المساحة المخصصة للحبل الشوكي والأعصاب. هذا الضغط يسبب الألم أو الضعف أو الخدر في الذراعين والساقين. في معظم الحالات ، يساعد استئصال الصفيحة على تخفيف هذه الأعراض.
ارتجاج: يتجلى ذلك في انخفاض أو فقدان مؤقت لوظائف القطع النخاعية أسفل المنطقة المصابة. انكماش النخاع: يتصف بمتلازمة عصبية تسبب فيها اضطرابات النخاع كل من الصدمة الناقصة والانكماش في المخ. Maduva لا يخضع لآثار هيكلية ، يتم ضغطها عن طريق هروب العظام أو ورم دموي مجتمعة. فقدان السيطرة على وظائف النخاع التي تتحكم فيها قطاعات أسفل منطقة الإصابة. إصابة الحبل الشوكي: في هذه الحالة ، تحدث الاضطرابات العصبية مع أضرار هيكلية لنخاع العظام أثناء الصدمة ، لكنها ليست منزعجة. قسم النخاع: في هذه الحالة ، ينقسم الدماغ جزئيًا أو كليًا. لا يوجد أي أضرار هيكلية لنخاع العظام. . العديد من الآفات الصدمية في نخاع العظم ناتجة عن أحداث ثانوية من الدقائق والساعات التي تلي الإصابة.
تم تعيينها من قبل جراح الأعصاب في الحالات التالية:
- الأعراض الحادة التي تتفاقم تدريجياً تحد من إمكانيات الأنشطة اليومية العادية ؛
- طرق العلاج المحافظة لا تخفف الألم ولا تقلل الأعراض الناتجة عن ضغط العصب (خدر ، ضعف) ؛
- المريض لديه صعوبة في السيطرة على المثانة والأمعاء.
- تغييرات مفاجئة في القدرة على اتخاذ موقف مستقر عند ملاحظة المشي ، تصبح الحركات محرجة.
في بعض الحالات ، يمكن أن تصبح عملية استئصال الصفيحة جزءًا من مجموعة من العمليات الجراحية التي تهدف إلى علاج فتق الفقرية. سيحتاج الجراح إلى إزالة جزء من لوحة العظام للوصول إلى القرص التالف.
وكقاعدة عامة ، تسبب الآفات المباشرة التي ليس لها تأثير هيكلي على الدماغ نزيفًا صغيرًا يحيط بالمادة الرمادية. بعد حوالي 4 ساعات من الإصابة ، تحدث الإصابة بالمواد الرمادية وتورم المادة البيضاء. تحدث نوبة قلبية مع آفة خلال 8 ساعات بعد الإصابة. من المهم أن تعرف أن النخر وورم الدم يتوسع ويحتل شريحة أو قسمين أعلى وتحت المنطقة المصابة الرئيسية. تحاول أنسجة العظام استعادة عملية التسمم ، التي تتطور في مناطق نخر بعد عدة أشهر من الإصابة ويمكن أن تسبب متلازمة فقر الدم المنجلي.
عند اتخاذ قرار بشأن جدوى الإجراء ، لا يعتمد جراح الأعصاب فقط على نتائج التصوير (الأشعة السينية والتصوير المقطعي المحوسب). حتى لو أظهر التصوير المقطعي أن الحبل الشوكي وجذور الأعصاب الشوكية مضغوطة ، فإن التوصية بالتدخل الجراحي لا تحدث إلا إذا كانت هناك أعراض حادة تتداخل مع القدرة على القيام بأنشطة الحياة الطبيعية.
من وجهة نظر وظيفية ، تسبب إصابة الحبل الشوكي صدمة النخاع وتثبيط وظيفي فوق الجزء العلوي من قطعة. في حالة القسم النخاعي ، يوجد شلل رخو وإلغاء ردود الفعل العظمية العظمية ، واضطرابات الحساسية ، واضطرابات العضلة العاصرة والغذائية في الأجزاء تحت اللسان. يفقد الدماغ السيطرة على المستويات الفرعية للأجزاء النخاعية. تستمر هذه الأعراض من 1-3 أسابيع ، وبعدها يتم إنشاء فترة الاسترداد للأتمتة الدماغية.
تصبح ردود الفعل العظمية للعظام مبالغًا فيها ، وتظهر علامة Babinsky ، ويمكن استئناف بعض حركات الأطراف إذا لم يتمزق الدماغ بالكامل. إذا كان النخاع العظمي يعاني من شق غير كامل أو كامل أو احتشاء في النخاع ، في اللحظات الأولى من الإصابة لم يخرج المريض ذو الأطراف السفلية بحركة تعسفية أو غير طوعية. رد فعل المحرك الوحيد الذي يكون ظاهرًا في بعض الأحيان في الأيام الأولى للإصابة هو الحركة البطيئة لانثناء الهالة بعد خدش المصنع.
ماذا يحدث قبل العملية؟
- قبل العملية ببضعة أيام ، من المرجح أنك ستحتاج إلى الخضوع لفحص (إجراء فحص دم ، تخطيط القلب ، إجراء تصوير الصدر بالأشعة السينية).
- سيعرض جراح الأعصاب التوقيع على نموذج موافقة وملء المستندات اللازمة بالمعلومات الشخصية المتعلقة بسجلك الطبي (يرجى الإشارة إلى وجود ردود فعل تحسسية ، بما في ذلك التخدير ، وكمية فترة نقل الدم الأخيرة والحد منها ، ووصف الأدوية / الفيتامينات التي اتخذت ، والعمليات السابقة).
- قد ترغب في التبرع بدمك قبل العملية ببضعة أسابيع حتى تتمكن من استخدامها لنقل الدم أثناء العملية.
- قبل أسبوع من العملية ، يلزم إيقاف استخدام العقاقير غير الستيرويدية المضادة للالتهابات ومخففات الدم ؛
- الإقلاع عن التدخين ، مضغ التبغ ، الكحول قبل أسبوعين والشيء نفسه بعد الجراحة ، لأنها يمكن أن تؤدي إلى مشاكل مع تخثر الدم وتسبب فقدان الدم.
يجب أن تأتي إلى المستشفى في صباح اليوم الذي من المقرر أن يتم فيه الإجراء. توقف تناول الطعام بعد منتصف الليل من قبل. تتصل القسطرة الوريدية بذراع المريض للإدارة اللاحقة للتخدير.
تستمر الحالة الموصوفة أعلاه عدة أيام أو عدة أسابيع ، اعتمادًا على شدة الآفة ، وبعدها تظهر آلية دماغية آلية. خلال هذا الوقت ، تتطور الاضطرابات الغذائية ، في المناطق المضغوطة. إذا كانت الإصابة تؤثر بشكل خطير على نخاع العظام ، تحدث آلية تلقائية للمخ بعد بضعة أسابيع.
تتجلى الآلية التلقائية القصبية في ظهور علامة Babinsky وردود الفعل الثلاثية للردود الفعل وردود الفعل العظمية العظمية مبالغ فيها. الحفاظ على اضطرابات العضلة العاصرة. في هذه المرحلة ، تميل الاضطرابات الغذائية إلى التراجع. تحدث الانقباضات المتأخرة في الأطراف السفلية ، مما يؤدي إلى الشلل التشنجي في الانحناء.
ماذا يحدث أثناء الجراحة؟
الثقب العمود الفقري العنقي يتم تنفيذ العمود الفقري ، مثل العمود الفقري ، في 6 مراحل. مدة الإجراء 1-3 ساعات.
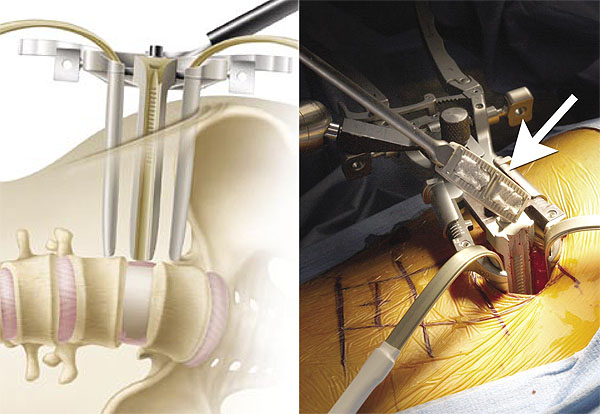
مخاطر استئصال الصفيحة
المخاطر والمضاعفات المحتملة للإجراء الموصوف.
| نوع من المضاعفات | احتمال | وصف |
| تلف جذر العصب | 1 في 1000 | شلل |
| تلف الأمعاء / المثانة | 1 في 10000 | سلس البول / البراز |
| تسرب السائل النخاعي | 1 ٪ إلى 3 ٪ | لا يؤثر على نتيجة العملية ، مع هذا النوع من الضرر ، سيتعين على المريض الاستلقاء لمدة 24 ساعة لتعويض التسرب |
| عدوى | حوالي 1 ٪ (كما هو الحال مع الأنواع الأخرى من التدخلات الجراحية) | على الرغم من أن العدوى هي واحدة من المشاكل الخطيرة ، إلا أنها تتطلب في كثير من الأحيان تدخل جراحي إضافي للتنظيف ، واستخدام المضادات الحيوية ، وكقاعدة عامة ، يمكن القضاء عليها بكفاءة عالية |
| فقدان الدم | ونادرا ما تحدث ، لأنه لا توجد في الأوعية الدموية الكبيرة في المنطقة التي تعمل بها | |
| عدم الاستقرار بعد العملية الجراحية ، والحاجة إلى مزيد من العمليات | 5-10% | يخفف الإجراء الأعراض ، لكنه لا يوقف تقدم تنكس مفصل الوجه. |
احتمال حدوث مضاعفات مخدر شائعة ، مثل احتشاء عضلة القلب (نوبة قلبية) ، جلطات الدم ، السكتة الدماغية ، الالتهاب الرئوي ، الانسداد الرئوي هو نفسه كما هو الحال مع أي نوع آخر من التدخل الجراحي.
المظاهر السريرية حسب تضاريس الآفة. في حالة حدوث إصابة في العمود الفقري ، هناك خلع وكسور في الأطلس ، ومحور الجسم ، ونفخ الأسنان السني. تؤدي هذه العناصر إلى انزلاق رأسه إلى مقدمة الرأس ، مما يؤدي إلى اكتئاب المصباح عن طريق نَفَس الأسنان اللساني. في حالة الأضرار التي لحقت bulbar ، الأضرار قاتلة ، مما يؤدي إلى الخروج من خلال توقف التنفس القلبية. إذا لم تتم إتلاف القارورة ، يحدث إزالة الرؤوس مع تخدير من C2 وضيق في التنفس. عندما لا تكون الكسور مهتمة من الناحية الهيكلية بنخاع العظم أو بصلة أو تكون ذات فائدة قليلة ، يعود المريض عصبيًا تمامًا. بعض الناس يعانون من انخفاض في قوة العضلات في أطرافهم العليا. ومع ذلك ، بعد بضعة أشهر ، يمكن أن تحدث متلازمة الرباعي في بعض الأحيان بسبب عملية العنكبوتية المحلية. معدل الكسر يسبب أيضا اضطرابات في الجهاز التنفسي ، مما يؤثر على العصب الجسدي. يحدث الشلل على مستوى العضلات الدالية والسطحية وتحت النخامية. الكسور وتؤدي إلى شلل في العضلة ذات الرأسين. الآفات ناتجة عن ثلاثية الرؤوس ، وبواسطة الساعد وعضلات الساعد. الآفات في وتحت المستويات تؤدي إلى الشلل النصفي. هناك أيضا اضطرابات العضلة العاصرة. تحدث الكسور الأكثر شيوعًا في المنطقة الواقعة بين الفقرات. يمكن أن يؤدي انخفاض العمود الفقري الصدري السفلي إلى متلازمة اللقمة الخلقية أو الذيلية. تحدث الكسور في حالة حدوث صدمة في الظهر العلوي أو الأوسط. ذات الصلة سريريا هي علامات مخروط الحصان وضعف الذيل. في حالة إصابة الحبل الشوكي ، يتم إجراء أشعة سينية بسيطة لجميع شرائح العمود الفقري.
ما هي النتائج؟
 تعمل عملية استئصال الصفيحة الفقرية على تخفيف ألم الساقين بنجاح في 70٪ من المرضى ، مما يسمح بتحسين كبير في وظائفهم (القدرة على أداء الأنشطة اليومية الطبيعية) ، يتم تقليل مستوى الألم والانزعاج بشكل ملحوظ.
تعمل عملية استئصال الصفيحة الفقرية على تخفيف ألم الساقين بنجاح في 70٪ من المرضى ، مما يسمح بتحسين كبير في وظائفهم (القدرة على أداء الأنشطة اليومية الطبيعية) ، يتم تقليل مستوى الألم والانزعاج بشكل ملحوظ.
ومع ذلك ، لا يختفي ألم الظهر تمامًا ، ويحتاج 17٪ من المرضى إلى عملية جراحية أخرى ، وقد تعود الأعراض في غضون بضع سنوات.
يبدأ العلاج في مكان الحادث. يجب تجميد العنق باستخدام طوق خاص حتى لا يصبح الدماغ أكثر تضرراً أثناء تعبئة المريض ، مع تجنب دوران وتمتد الرقبة أو الالتواء أو الدوران الالتوائي. إذا لزم الأمر ، يتم إدخال أنبوب المريض ، ولكن يتم تجنب المناورة لتوسيع الرقبة.
لذلك ، من المفيد إدارة ضخ المحاليل البلورية أو الغروية. أظهرت الدراسات الحديثة أن إعطاء جرعات عالية من الجلوكورتيكويدات في أسرع وقت ممكن بسبب وقوع حادث يحسن التشخيص الوظيفي. يجب نقل الحادث على وجه السرعة إلى قسم الجراحة العصبية. أثناء النقل ، يجب أن يكون المريض في وضع ضعيف ، عند خفض الظهر. في خدمة متخصصة ، يتبع العلاج إنعاش المريض ، ويخرجه من الصدمة. سيتم التحكم في فقد السوائل عن طريق تثبيت مسبار للبول ومسب في المعدة للأنفي.
نتائج العملية متروك لك إلى حد كبير. من المهم الحفاظ على موقف إيجابي وأداء التمارين البدنية بجد والحفاظ على مستوى مثالي من الوزن يناسب طولك. هذا هاتفيا للحد من الحمل على العمود الفقري وتخفيف الألم. لا تتعاطف مع آمال باطلة على أمل أن تكون "جديدًا" فورًا بعد الإجراء. من المهم أن تفهم أن آلام الظهر سترافقك دائمًا ، يجب أن تتعلم اتخاذ المواقف والتقنيات الصحيحة لمنع إعادة الإصابة.
في الجراحة ، فيما يتعلق بالمؤشرات العظمية أو الجراحية ، ستُبذل محاولة لتقليل النقطة المحورية للخطأ. إذا لزم الأمر ، يتم إجراء استئصال الصفيحة مع مرفق ترقق العظم. من الصعب إنشاء بروتوكول دقيق يوصي بسلوك خاص للجراحة العظمية أو الجراحية. تطرح التجربة التي اكتسبها جراحو الأعصاب فكرة أن وجود مؤشر جراحي فوري مع استئصال الصفيحة يؤدي إلى تخفيف الضغط النخاعي وتمكين التقييم المحلي لحالة أنسجة المخ.
النظر في ما يلي. يوصى بالعلاج العظمي في حالة حدوث كسور ذات حركة قليلة أو حركة كبيرة ، ولكن بدون ضغط النخاع ، وكذلك كسور عنق الرحم. ينصح بإجراء عملية جراحية في حالة وجود اضطرابات النخاعية. كما أنه يتدخل جراحيا في حالات الخلع الكبير مع عدم استقرار العمود والإصابات التي تعزز من الشلل النصفي أثناء علاج العظام. يجب أن تؤخذ كسور العمود الفقري في الاعتبار لاكتشاف خلع ضغط الحبل الشوكي لإحداث عدم الاستقرار الناجم عن كسور الانضغاط التي يمكن أن تؤدي إلى متابعة العمود الفقري والعلاج المناسب لكسور السيقان أو الشطف أو الجسم الفقري.
تحقق من آراء المرضى الذين عولجوا في الخارج. من أجل الحصول على معلومات حول إمكانية معالجة قضيتك ، اترك لنا طلبًا للعلاج على هذا الرابط.
لتجنب التهابات المسالك البولية ، يوصى بتغيير المسبار يوميًا. العناية بالبشرة الجافة من الأخطار. بالإضافة إلى ذلك ، من أجل تجنب جروح وقروح الجلد ، يتم تعبئة المريض بشكل دوري ، وخاصة في المناطق المضغوطة. لتحسين عام ، يوصى بنقل الدم وفيتامين والبروتين والدهون والكربوهيدرات بكميات موصى بها لكل شخص. عندما يسمح وضع المريض ، بعد تجميد الكسر ، فإن إعادة التأهيل الوظيفي لقطاعات النخاع الطبيعية ستصاحبها الجمباز الطبي.
تأكد من استشارة الطبيب قبل علاج الأمراض. سيساعد ذلك على مراعاة التسامح الفردي وتأكيد التشخيص والتحقق من صحة العلاج والقضاء على التفاعلات الدوائية السلبية. إذا كنت تستخدم الوصفات الطبية دون استشارة الطبيب ، فإن ذلك يكون على مسؤوليتك وحدك. يتم تقديم جميع المعلومات الموجودة على الموقع لأغراض تعليمية وليست مساعدة طبية. تقع كل مسؤولية التطبيق على عاتقك.
كتب هذا المقال دانيال نيكوليسكو ، أحد المساهمين في المشروع. الغرض من هذه الدراسة هو تحديد النتائج السريرية والجراحية بعد استئصال الصفيحة القطنية. لقد راجعنا بأثر رجعي السجلات الطبية لمرضى جراحة الأعصاب الذين خضعوا لاستئصال الصقيع من المستوى الأول والثنائي من المستوى 1-3 لمرض التنكسية في منطقة أسفل الظهر. تم استبعاد المرضى الذين يعانون من تشريح ، واستئصال الوجه الكامل ، والانصهار.
وقد لوحظت خمسمائة مريض لمدة 79 شهرا في المتوسط. بعد استئصال الصفيحة القطنية ، أظهر المرضى تحسنا ملحوظا إحصائيا في آلام الظهر ، العرج العصبي ، الاعتلال الشعاعي ، الضعف ، والنقص الحسي. وكان معدل durotomy أثناء العملية الجراحية 00 ٪. ومع ذلك ، 60 ٪ من ذوي الخبرة تسرب بعد العملية الجراحية من السائل النخاعي. كان خطر واحد على الأقل من مضاعفات ما بعد الجراحة مع استئصال الصفيحة القطنية 60 ٪. احتاج اثنان وسبعون مريضاً إلى إعادة تأهيلهم للتقدم في مرض تنكسي على مدى 40 عامًا.