يقع الحمل البدني الرئيسي في الجسم على مفصل الورك ، نظرًا لأنه الدعم الأكثر وضعًا عليه أثناء المشي والجري والقفز ، إلخ. لسوء الحظ ، يكون هذا المفصل عرضةً لأمراض مختلفة ، مما يؤدي إلى فقد الشخص تمامًا القدرة على الحركة بشكل طبيعي.
متى يجب إجراء جراحة مفاصل الورك؟
عواقب أمراض الطفولة. كسور وعواقب كسور الورك. تجدر الإشارة إلى أنه كلما كانت نتائج العملية أفضل ، لن تكون الغرسات الاصطناعية للأطراف الصناعية أفضل من الوركين الطبيعي. لذلك ، يجب الإشارة إلى جراحة المفاصل بشكل جيد للغاية ، وكقاعدة عامة ، تشير إلى أحدث خيارات العلاج لأمراض الورك. العمليات الجراحية الأخرى الأقل احتياجا للوركين ، مثل التنظير المفصلي ، أظهرت نتائج جيدة في بعض الأمراض ، وفي كثير من الحالات تعتبر الخيار الأول للعلاج.
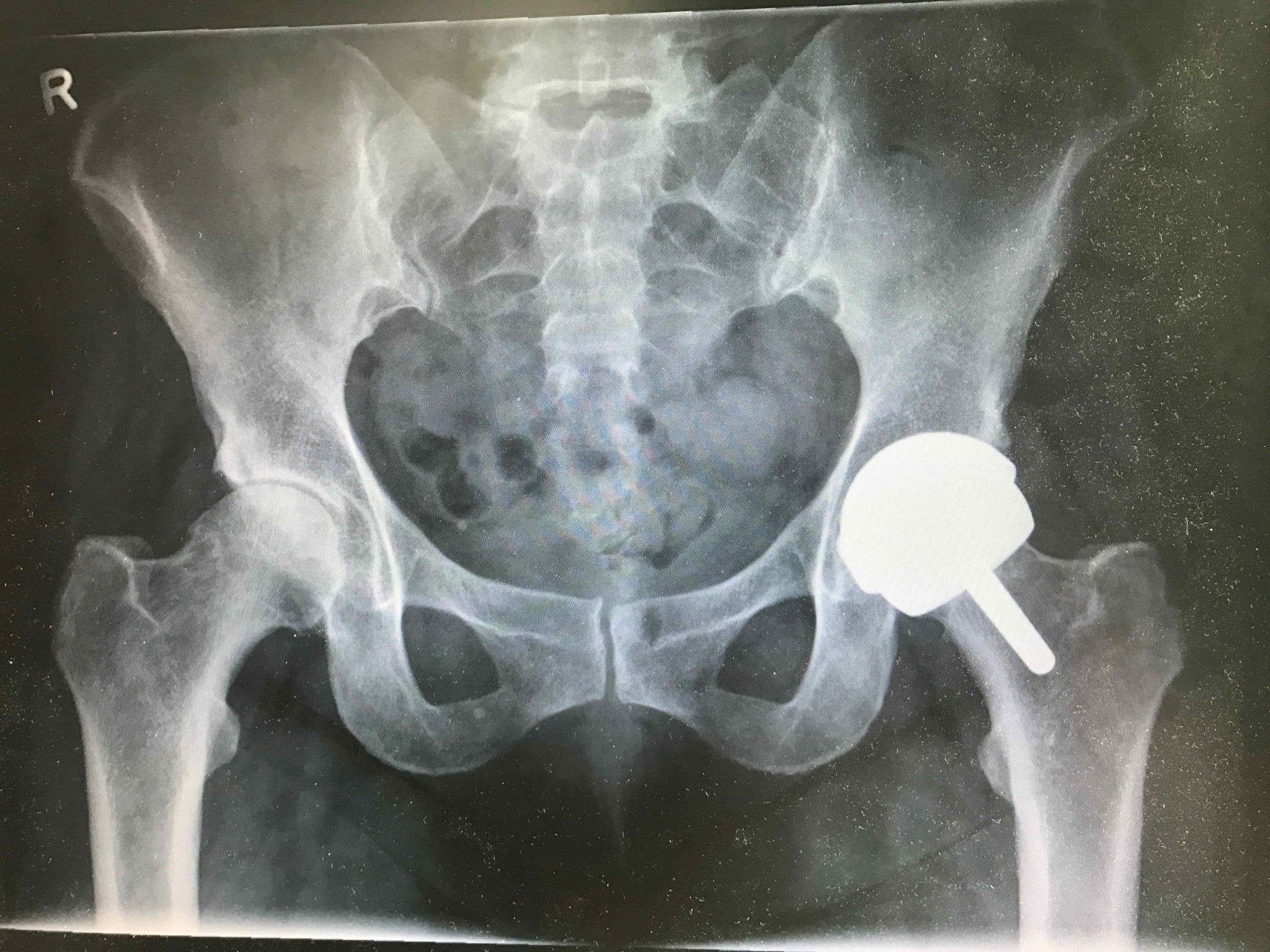
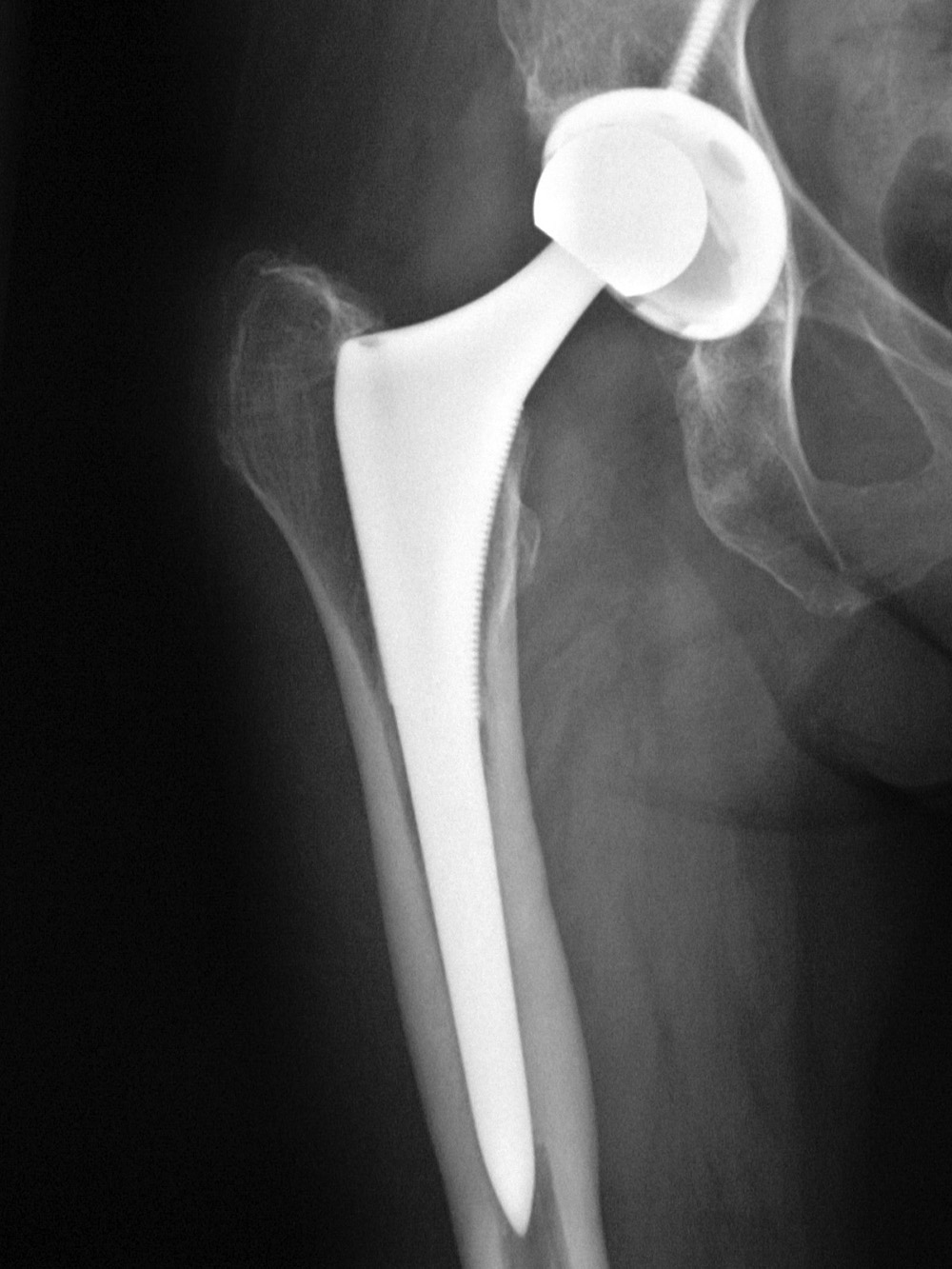
يتم تدمير TBS الأيمن (في الصورة اليسرى) بشكل أساسي ، وتكون مساحة المفصل غائبة تمامًا ، مقارنةً بالمفصل الموجود في الجزء الأيسر من الصورة. التشخيص هو داء كوكساروس 3-4 درجة.
في حالة حدوث ضرر شديد مفصل الورك الجراحين تنفيذ بديل لها. يتمثل جوهر هذه العملية في استبدال المفصل المصاب بمرض أو صدمة ، وهو تناظر اصطناعي. بفضل هذا ، من الممكن استئناف النشاط البدني لشخص ما بشكل كامل ، وحركة مفصله ، وكذلك التخلص من الأحاسيس المؤلمة.
وهكذا ، يشار إلى المفصل العام لمفصل الورك في حالات رفض طرق العلاج الأكثر تحفظًا أو الغازية إلى الحد الأدنى. عندما يتعلق الأمر بالجراحة ، يتم النظر في بعض المعايير. من المعروف أنه كلما تم تنفيذ العملية لاحقًا ، قلت فرص العملية الثانية أو الثالثة لاستبدال الأطراف الاصطناعية ، وهو إجراء أكثر تعقيدًا. من ناحية أخرى ، من المعروف أيضًا أن المرضى الذين يعانون من ضعف شديد ولديهم درجة عالية من الضعف الوظيفي لا يستجيبون أيضًا ويكون معدل الشفاء لديهم أقل من أولئك الذين خضعوا للجراحة من قبل.
تجدر الإشارة إلى أن البدلة الاصطناعية لديها بنية مماثلة تقريبا مع أنسجة العظام الطبيعية. إذا تم التثبيت بنجاح ، يمكن أن تستمر هذه الأجهزة لعقود.

صورة مقارنة لأنواع مختلفة من أزواج الاحتكاك من الباطن. من اليسار إلى اليمين: سيراميك (أسود) -بولي إيثيلين ، معدن-معدن ، سيراميك بولي إيثيلين ، سيراميك-سيراميك ، سيراميك بولي إيثيلين.
على مدار العشرين عامًا الماضية ، حدث تطور كبير في المواد المستخدمة في صناعة المفاصل ، خاصة فيما يتعلق بمقاومة التآكل. ولكن ليس هناك عامل واحد فقط يساهم في التطور الجيد للمريض. يعد اختيار بدلة مناسبة وعلامة جيدة على الجراحة ووضع جيد للزرع بعض العوامل التي تؤثر على نتائج عملية دعم تقويم المفاصل لفترة طويلة.
ما هي أنواع الأطراف الاصطناعية؟
بالإضافة إلى ذلك ، فإن عمر وحجم ومستوى النشاط البدني للمرضى هي عوامل لا يمكن تجاهلها عند اختيار الطرف الاصطناعي. يتكون من بنية اصطناعية ذات تركيبة تشريعية ووظيفية مماثلة للمفصل الحقيقي. كما هو الحال في المفصل الطبيعي ، تتشكل بدلة الورك الكاملة بمكونين رئيسيين: المكون الفخذي والمكون الحقي.
من أجل فهم فعالية استبدال مفصل الورك بشكل أفضل ، نقدم ملاحظات المرضى الذين خضعوا بالفعل لهذه العملية:
للحصول على فكرة عن كيفية إجراء عملية جراحية لمفصل معين وما هي مثل هذه العملية بشكل عام ، يمكنك مشاهدة شريط فيديو للجراحين.
يوجد حاليًا أنواع كثيرة من الأطراف الاصطناعية في الفخذ ، ويمكن أن تختلف تبعًا للحجم والطراز ونوع المادة ووسط ربط العظام. من أجل العمل بشكل صحيح ، يجب أن تكون مكونات الطرف الاصطناعي مثبتة جيدًا في عظام الحوض وعظم الفخذ ، وهذا مضمون بشكل أساسي بطريقتين: التثبيت بالإسمنت والتثبيت بدون اسمنت. تتضمن الطريقة الأولى استخدام الأسمنت العظمي ، والذي يعمل كحل يشغل الفراغ بين العظم والزرع وبالتالي يعزز التثبيت بينهما.
أيضًا ، يمكن العثور على مزيد من التعليقات حول النتائج والعواقب المحتملة في العديد من منتديات المرضى.
! المهم حتى الآن ، تعد جراحة استبدال المفاصل واحدة من أنجح العمليات. في الوقت نفسه ، وبفضل التقنيات الحديثة ، يمكن للجراحين استبدال كل من جزء المفصل (رأسه) والمفصل المصاب بالكامل بالكامل.
الأسمنت والأطراف الداخلية بدون اسمنت
الطريقة الثانية لا تستخدم الأسمنت ، ويتم توفير التثبيت بسبب نمو عظم المريض في المسام على سطح الزرع. بعد إجراء عدة فحوصات قبل الجراحة ، يستخدم الجراح الأشعة السينية للمريض للتخطيط للعملية باستخدام بعض أساليب الشفافية أو في الآونة الأخيرة باستخدام برامج الكمبيوتر في محاولة للتحضير لصعوبات المريض المحتملة. الإجراءات وتقييم حجم المكونات المستخدمة.
بشكل عام ، بعد التخدير ، والمراحل الرئيسية للعملية هي. شق: يتم إجراء شق على الجلد ، ويعتمد موقعه وحجمه بالضبط على عدد من العوامل ، بما في ذلك ظروف الجسم لكل مريض. غالبًا ما يتم استخدام ثلاثة شقوق جراحية في الأطراف الاصطناعية: الجانب أو الجبهة. لكل منها مزاياه وعيوبه ، ولهذا السبب ، باستثناء بعض الحالات التي تتطلب منهجًا محددًا ، يقولون إن أفضل طريقة هي الطريقة التي اعتاد عليها الجراح.
تتضمن العملية الكلية استبدال مفصل الورك بأكمله ، وكذلك الأنسجة الغضروفية المشوهة ، والتي تُلاحظ ، كقاعدة عامة ، في الأمراض التنكسية عند البشر (التهاب المفاصل ، داء كوكساروسيس). في الوقت نفسه ، يعتبر النوع الكلي للأطراف الاصطناعية هو الأكثر فعالية ودائمًا.
تحضير العظام: في البداية يتم نشر المفصل. تتم إزالة رأس الفخذ جنبا إلى جنب مع غضروف يرتدي ، وقناة الفخذ يتم سحقها للحصول على الأسهم الاصطناعية. تُنفَّذ أدوات إزالة الحشائش أيضًا مع إزالة بقايا الغضروف التالف ، مما يُحدث تجويفًا للجزء الحقي من الأطراف الصناعية.
الأطراف الصناعية: يوجد الجذع الفخذي في قناة الفخذ وهو مرتبط بالعظم تحت الضغط أو الأسمنت العظمي ، ويتحرك رأس عظم الفخذ. يتم إرفاق زرع الحُق العظم. أخيرًا ، يتحرك "المفصل الجديد" ، ويقوم الجراح بفحص وتحريك الفخذ. بعد التأكد من صحة كل شيء ، يتم إغلاق خطط الأنسجة الرخوة.
وفقًا للأطباء ، يمكن إجراء هذه العملية في أي عمر تقريبًا ، ومع ذلك ، ومع زيادة الحذر ، تمارس الجراحة على المرضى المسنين.

هل يمكن مسح الأطراف الاصطناعية بالوركين؟
الفخذ هو المفصل الذي تمر عبره الضغوط خلال الحياة اليومية. حالما يتم إجراء جراحة المفاصل ، يصبح الطرف الاصطناعي عرضة لهذه الأحمال والاحتكاك ، تمامًا كما تم نقل مفصل الورك قبل الجراحة. في الوقت نفسه ، مع مرور الوقت ، يميل الطرف الاصطناعي إلى التآكل بصرف النظر عن المواد التي يتم تصنيعها.
الذي يحتاج TBS تعويضات الأطراف
تصنع الأطراف الصناعية الحديثة مع عدة سنوات ، ولكن بعض العوامل تتداخل مع متانتها. من بين هذه العوامل ، تبرز زيادة الوزن وارتفاع مستوى النشاط الذي يؤديه المريض. من المهم الانتباه إلى نوع التمرين. يمكن للمريض أن يقوم بتمارين بدنية ، ويجب عليه في هذه الحالة اختيار تصرفات ذات تأثير منخفض ، مثل السباحة والمشي والتمارين الرياضية المائية.
الشيخوخة وحدها لا تعني شيئًا ، الشيء الرئيسي هو الحالة العامة للجسم ، وبالتالي ، فإن احتمالات الشفاء.
وهذا ما يبرره حقيقة أنه في سن 70 أو 80 ، يكون جسم الإنسان ضعيفًا جدًا وأكثر عرضة لمضاعفات مختلفة. علاوة على ذلك ، يتم إبطاء عمليات التجديد لدى كبار السن ، بحيث تستغرق فترة إعادة التأهيل فترة أطول.
من المهم ، إذا لزم الأمر ، الرعاية الطبية بعد العملية الجراحية. في هذه المتابعات ، سيتم إجراء الفحوصات الجسدية والتصوير الشعاعي للتحكم ، والتي ، إذا ارتبطت بأي تقرير عن أعراض غير طبيعية ، يمكن أن تساعد الطبيب في إجراء عملية أخرى في الفخذ تسمى المراجعة.
العلاج الطبيعي في مفاصل مفصل الورك
الاستهلاك هو أحد الأسباب الشائعة لفشل الورك على المدى الطويل ، وقد يكون من الضروري إجراء جراحة مراجعة مع مرور الوقت لاستبدال الأطراف الاصطناعية بالكامل أو جزئيًا تبعًا لحالة الأطراف الاصطناعية.
مفاصل الورك قبل الجراحة
تبدأ عملية الشفاء المثالية قبل الجراحة. خلال هذه الفترة ، يمكن للمريض بدء عملية إعادة التأهيل ، والتي تشمل مسكنات الألم وبعض التمارين الهادفة إلى تحسين الحالة السريرية للمريض وتجهيزه / عدم إعداده من أجل تقديم فقدان ومضاعفات العضلات الشديدة في المفاصل الأخرى بعد الجراحة.على الرغم من ذلك ، هناك بالفعل أكثر من اثنتي عشرة حالة عندما خضع المرضى المسنون لكسر في الفخذ لأطراف صناعية كاملة ، وكان الإجراء ناجحًا ، دون أي مضاعفات خطيرة.

هذه هي أنواع مختلفة من كسر الفخذ ، والآن يتم علاجهم بنجاح مع الجراحة لاستبدال المفصل.
خلال فترة ما قبل الجراحة ، يتم أيضًا إعطاء تعليمات مهمة لتوضيح للمريض أهداف الجراحة ، ومراحل إعادة التأهيل ، وخاصة الرعاية والاحتياطات التي يجب على المريض اتخاذها لتجنب المضاعفات التالية للجراحة ، مثل خلع الأطراف الاصطناعية أو الخثار الوريدي.
مفاصل الورك بعد العملية الجراحية
مع التقدم في الأساليب الجراحية ، تكون فترة دخول المريض إلى المستشفى قصيرة نسبيًا ، كما أن الشفاء بحد ذاته أصبح أسرع. بعد فترة وجيزة من العملية ، ولا يزال في المستشفى ، يحث أخصائي العلاج الطبيعي المريض على الجلوس واتخاذ بضع خطوات ، باستخدام العكازات أو المشاة ، حتى لا تفرط في منطقة العمل.
عند تسليط الضوء على إيجابيات وسلبيات استبدال مفصل الورك ، ينبغي الإشارة إلى مزاياه:
- القضاء على الألم.
- التخلص من الوذمة والعملية الالتهابية ؛
- تحسين الجودة العامة لحياة الشخص المريض ؛
- تخفيف المرض وتطوره ؛
- الوقاية من المضاعفات التي يمكن أن تحدث بدون جراحة (مزيد من الضرر لأنسجة العظام ، التهاب مفصل الركبة ، إلخ) ؛
- استعادة النشاط البدني الطبيعي.
بالإضافة إلى ذلك ، بفضل التقنيات الحديثة الحديثة ، تتاح للمرضى الفرصة لتثبيت التركيبات الداخلية من مواد مختلفة. أيضًا ، استنادًا إلى تشخيص محدد ، يمكن للأطباء اختيار خيار الأطراف الاصطناعية الأنسب له تمامًا.
بعض المشاكل الرئيسية بعد هذه العملية هي مضاعفات مثل الخثار والخلع. لهذا السبب ، بالإضافة إلى استخدام العقاقير ، يشار إلى أن المريض يؤدي إلى تقلص عضلات الساق السفلية ، في محاولة لتحفيز العودة الوريدية. من المهم أيضًا أن يستلقي المريض على بطنه أثناء الاستلقاء ، وفتح ساقيه قليلاً وعادةً باستخدام جهاز يسمى "مثلث الاختطاف" لتجنب الحركات التي قد تؤدي إلى خلع الأطراف الاصطناعية ، مثل الانثناء المفرط والالتصاق.
بعض تمارين تعبئة الورك وتمارين تنشيط العضلات مفصل الركبةيتم تنفيذ الكاحل والوركين تدريجياً ، لكن هذا لا ينتقص من الجراحة ، حيث لا تزال الأنسجة الرخوة تلتئم. في هذه المرحلة ، ووفقًا لحالة المريض ، يتدرب أخصائي العلاج الطبيعي أيضًا على القيام بمهام أبسط ، ولكنها ضرورية للحياة اليومية ، مثل الجلوس والوقوف والتحرك صعودًا ونزولًا.
على الرغم من هذا ، مثل أي تدخل جراحي مفتوح ، فإن البديل لديه مثل هذا "ضد" تنفيذه:
- ارتفاع خطر المضاعفات.
- وجع الإجراء.
- فترة نقاهة طويلة وصعبة إلى حد ما.
- الحاجة إلى التخدير.
- خطر العدوى.
- الحاجة إلى تناول الأدوية المسكنة.
أيضًا ، بعد مثل هذا الإجراء ، سيحتاج المريض إلى المشي مع عكازات ، لكن لحسن الحظ ، هذا الإجراء مؤقت ، لذلك في حالة إعادة التأهيل بنجاح ، قد يتعلم الشخص جيدًا كيفية التحرك دون ملحقات.
الأسابيع الستة الأولى هي فترة مهمة لتعديل المريض. لهذا ، بالإضافة إلى التدريب أثناء العلاج الطبيعي ، يجب تكييف المنزل لظروف جديدة. واحدة من التدابير الأولى هي ارتفاع المرحاض والأسرة والكراسي ، والتي يمكن أن تكون منخفضة للغاية. بالإضافة إلى ذلك ، خلال هذه الفترة ، وعندما يتم التئام شق العملية الجراحية ، قد ينام المريض على الجانب ، ولكن عندما يكون مستلقياً على الجانب غير المدروس ، من المهم جدًا أن تنام مع فاصل بين ساقيك ، مثل وسادة أو وسادة.
في هذا الوقت ، من المهم أيضًا اتباع التوصيات المتعلقة بوزن المريض الذي يجب أن يضعه على جانبه ، ويتم تشغيله أثناء المشي. سيتوقف تقدم الحمل والوقت للخروج من العكازات على عوامل مثل نوع الطرف الاصطناعي ، إذا تم استخدام الكسب غير المشروع ، وإذا كان هناك أي كسر في وقت وضع الطرف الاصطناعي ، وكذلك نوعية عظم المريض ، وينبغي دائمًا مناقشة هذا الأمر مع أخصائي تقويم العظام والعلاج الطبيعي.
أنواع استبدال TBS
نظرة كاملة
تتضمن هذه العملية الاستبدال الكامل للرقبة ورأس المفصل مع تناظرية اصطناعية. هذا هو الخيار الكلاسيكي والأكثر موثوقية للأطراف الاصطناعية ، والتي يفضلها الجراحون في معظم الحالات.
باستخدام الأطراف الصناعية الكاملة الناجحة ، تكون عملية الزرع قادرة على خدمة شخص من سن 15 إلى 30 عامًا ، وهو مؤشر ممتاز. أيضا ، فإن المزايا التي لا جدال فيها لهذا النوع من العمليات هي عدم وجود قيود السن على الإجراء والقدرات الميكانيكية الواسعة للجهاز المزروع ، والتي لا تختلف عمليا عن الوظائف الفسيولوجية للمفصل الطبيعي.
بعد الأسبوع السابع أو الثامن ، عندما تم بالفعل شفاء الأنسجة العضلية وكبسولة المفصل ، والتي أُصيبت أيضًا بالجراحة ، تكثف التمارين ، وفي معظم الحالات يتم تحرير المريض لممارسة النشاط الجنسي وأيضًا الركوب.
يحتاج المريض إلى تقوية عضلات الفخذ الموجودة ، خاصة عضلات الألوية ، حيث إنها تساهم بشكل كبير في استقرار "المفصل الجديد" وحتى يسير المريض ويمارس أنشطته دون تعويض. في هذه المرحلة ، يتم تنفيذ التمارين بالفعل لجميع عضلات الطرف السفلي. مع تطور المريض في القوة والتنقل ، يتم تعليمه ارتداء الأحذية واللباس وجمع الأشياء على الأرض. هذا الأخير يؤدي أيضا التوازن التوازن ، والسيطرة على الحركة ، وأنشطة أكثر كثافة في العلاج الطبيعي ، مثل التدريب على الأسطح غير المستقرة مثل الترامبولين.

مثال لمفصل الورك الثنائي مع الأطراف الاصطناعية قصيرة الساق. حاليًا ، يتم استخدامه نادرًا جدًا بسبب ضعف ارتباط ساق الزرع بالعظام.
تشتمل المجموعة التقليدية للتماثل الاصطناعي الكامل للمفصل على ساق ذات نهايات مطولة ، والتي ستكون بمثابة الرأس ، وكوب مع ملحق ، والذي يلعب دور الغضروف المفصلي.
يجب على المريض قضاء 3-4 أشهر على الأقل في العلاج الطبيعي ، وخلال هذه الفترة سيكون مستعدًا لإنجاز حياته اليومية والرياضية ، إذا لزم الأمر. تضمن جراحة المفصل وعملية إعادة التأهيل المعدة جيدًا عودة المريض إلى الحياة قدر الإمكان ، دون تعويض ، مما يعرض المفاصل الأخرى للخطر وبدون قيود خطيرة.
ما هي الرعاية بعد العملية الجراحية؟
يجب أن يكون المريض الذي يعاني من مفصل مفصل الورك حريصًا على تحديد المواقع والأنشطة اليومية ، لأن بعض حركات مفصل الورك ، مثل التقريب والدوران الإنسي والانثناء فوق 90 \u200b\u200bدرجة ، قد تحل محل الأطراف الاصطناعية. تحقق من الاحتياطات الأساسية.
استبدال السطح
في هذه الحالة ، أثناء العملية ، يتم استبدال المنطقة الأخيرة من عظم الفخذ. أما بالنسبة لرأس وعنق الفخذ ، فإنها تظل كما هي.
هذا النوع من العمليات يحفظ معظم المفصل ، ولكن على الرغم من ذلك ، تعتبر الأطراف الاصطناعية سطحية للغاية.
وهذا ما يسمى تقويم مفاصل السطح ويحتوي على ناقص واحد كبير - زوج احتكاك معدني ، والذي يعطي منتجات الاحتكاك ويشعل الأنسجة المحيطة.
هذا ما يبرره حقيقة أنه بسبب غرس المعادن المثبتة في المفصل ، سوف تحدث أكسدة ثابتة والاحتكاك ، والتي بدورها ستزيد من خطر العملية الالتهابية في الأنسجة المحيطة. لهذا السبب ، في معظم الحالات ، بعد الأطراف الاصطناعية السطحية ، يحتاج الشخص إلى عملية ثانية لا يريدها المرضى بالتأكيد.

هذا هو زرع قبعة "متضخمة" مع أكاسيد بسبب إطلاق أيونات.
عرض قطب واحد
أثناء مثل هذه العملية ، يتم زرع الغرسة التي تعمل فقط على تشكيل رأس مفصل الورك. يتم إدخاله في ذلك بمساعدة دبوس ممدود. في هذه الحالة ، يكون رأس التعويذة على اتصال دائم بهياكل الغضروف.
من الممكن استخدام هذا النوع من الأطراف الاصطناعية فقط في المراحل الأولية من مسار الأمراض الالتهابية والتنكسية ، عندما لا يتأثر المفصل بالكامل ، ولكن فقط رأسه. سيؤدي ذلك إلى القضاء على الجزء المصاب من المفصل وفي نفس الوقت إجراء مراجعة دنيا للعظم.
تكنولوجيا القطبين
يعتقد الكثير من الناس أن هذا النوع من العمليات هو النقيض تمامًا لعملية أحادية القطب ، ولكن في الحقيقة هذا رأي خاطئ ، لأن هذه الأنواع من الأطراف الاصطناعية هي نفسها تقريبًا.
يكمن الاختلاف الكبير بينهما فقط في حقيقة أن النماذج الاصطناعية ذات القطبين لها رأس متحرك بطبقتين من الصدفة ، يوجد بينهما طبقة خاصة.

إذا نظرت عن كثب ، يمكنك رؤية محورين لحركة المكونات. يتحرك رأس السيراميك في بطانة البولي إيثيلين ، والتي بدورها تتحرك أيضًا في مكون الحُق.
مدة استخدام هذا النوع من الأطراف الاصطناعية حوالي عشر سنوات.
تحذير! إذا احتاج المريض إلى بدلة داخلية له لخدمته لأطول فترة ممكنة ، فمن المستحسن أن يميل نحو اختيار النوع الكلي. إنه تصميمه الذي يمكن أن يوفر أكثر الأعمال الطبيعية للبدلة ، والتي ستكون في الوظيفة مطابقة تقريبًا لمفصل حقيقي.
بالإضافة إلى ذلك ، يمكن إجراء استبدال مفصل الورك باستخدام الطريقتين التاليتين:
- العملية الكلاسيكية. هذا هو أكثر أنواع الإجراءات شيوعًا والتي يحدث خلالها تدخل مفتوح بخياطة كبيرة (عادةً ما تبدأ الندبة أعلى نهاية الفخذ وتنتهي في منتصفها). تعتبر تقنية التشغيل هذه مناسبة للجراح الذي يرى المفصل تمامًا ويمكنه الوصول إليه.
- جراحة مصغرة الغازية. بدوره ، يمكن للمرء أن يكون جانبي أو خلفي. تتمثل ميزة تقنية التشغيل هذه في أن الأنسجة تكون أقل تأثرًا أثناءها ، وبالتالي فإن عملية شفاء المريض ستكون أسرع كثيرًا.
على الرغم من ذلك ، خلال عملية جراحية كهذه ، يصعب على الجراح تثبيت بدلة ، والتي تتطلب وقتًا إضافيًا للتخدير ، فضلاً عن مستوى عالٍ من المهارة المتخصصة.
تجدر الإشارة إلى أنه من خلال الأسلوب الكلاسيكي للجراحة ، من الأسهل بكثير إنشاء موضع جيد للزرع ، لأن الرؤية التشغيلية ستكون أكبر في هذه الحالة. لهذا السبب يدعي الجراحون أنه على الرغم من مزايا الأساليب الغازية البسيطة ، فإن العملية المفتوحة الكلاسيكية هي التي لا تزال أكثر ملاءمة ومفضلة.
استبدال الورك الإعاقة
بعض المرضى يعتقدون أنه بعد خضوعه لجراحة للأطراف الاصطناعية ، يحق لهم الحصول على الإعاقة. في الواقع ، بالنسبة إلى التأسيس الرسمي للمجموعة ، لا يحتاج المريض إلى حقيقة العملية نفسها ، ولكن العواقب التي أدى إليها مرض المفاصل الأولي.
على سبيل المثال ، تُعطى الإعاقة بعد الجراحة ، والتي لم يعد بإمكان الشخص تحريكها لمسافات طويلة دون مساعدة العكازات.

في كثير من الأحيان ، يسأل المرضى أنفسهم عما إذا كانت الإعاقة ناتجة عن الاستبدال المتزامن لمفاصل ، لأن النشاط الحركي للشخص في هذه الحالة سيكون ضعيفًا إلى حد كبير ، وستكون فترة إعادة التأهيل أطول وأكثر تعقيدًا.
تحذير! عند استبدال مفاصل في نفس الوقت ، يكون احتمال إصابة شخص ما بالإعاقة أعلى بكثير ، ولكي ينجح حقًا ، يجب أن يكون لديه جميع الأدلة الوثائقية وشهادات واستنتاجات الأطباء حول التدخل والتوصيات والقيود القسرية (والخسارة الكاملة في بعض الأحيان) للنشاط البدني. في الوقت نفسه ، لا يتخذ الطبيب المعالج القرار النهائي بشأن إثبات الإعاقة ، بل يتخذ قرارًا من لجنة خاصة.
ملامح الاستعداد لعملية جراحية
عند اتخاذ القرار النهائي بشأن العملية قبل أسبوعين من العملية ، يجب على الشخص إجراء الاختبارات التالية:
- الأشعة السينية.
- التصوير بالرنين المغناطيسي للمفصل.
- eCG.
- الصدر بالأشعة السينية.
- اختبار فيروس نقص المناعة البشرية
- اختبار التهاب الكبد الوبائي
- فحص الدم العام
- تحليل فصيلة الدم.
أيضًا ، دون إخفاق ، يجب أن يخضع الشخص لفحص مع المختصين التاليين:
- أمراض القلب.
- طبيب الأسنان.
- المعالج.
- الجراح.
- الأمراض المعدية.
- أخصائي القدم.

الموقف الإيجابي هو إضافة كبيرة لنجاح العلاج.
في هذا الجمباز ، يجب أن يكون الحمل الرئيسي على عضلات اليدين والظهر وتقاسم المنافع. مرة أخرى ، من المستحيل إجهاد مفصل التهابي.
تذكر! مع الوزن الثقيل ، سيكون الحمل على الباطنة أكبر ، لذا قبل وبعد العملية ، تحتاج إلى التحكم في وزنك ومنع السمنة. علاوة على ذلك ، يمكن للأطباء رفض العملية على وجه التحديد حتى اللحظة التي يكون فيها الشخص طبيعيًا.
قبل أسبوعين من الجراحة القادمة ، يجب على المريض اتباع هذه النصائح:
- التوقف عن التدخين وشرب الكحول.
- الذهاب للتغذية المناسبة. في الوقت نفسه ، يوصى بشدة بتناول الخضروات والفواكه والمكسرات والعصائر محلية الصنع ومنتجات الألبان قليلة الدسم. علاوة على ذلك ، فإن الخضر والحبوب وفاكهة ديكوتيون من الفواكه المجففة مفيدة جدًا. يجب أن يهدف هذا الطعام إلى تعزيز مناعة الإنسان.
- التوقف عن العلاج مع تلك الأدوية التي يمكن أن تؤثر على التخثر الكلي للدم. إذا لم يستطع الشخص التوقف عن تناول هذه الأدوية ، فعليه إخبار الطبيب الذي سيجري العملية.
- لا تشعر بالتوتر وعدم الإجهاد ، حيث يمكن أن يسهم ذلك في زيادة معدل ضربات القلب ، وكذلك زيادة ضغط الدم ، مما قد يؤدي إلى مضاعفات أثناء الجراحة أو بعدها.

قبل أسبوعين من العملية ، بالطبع لا يمكنك إنقاص الوزن ، ولكن إذا كنت تعاني من زيادة الوزن ولديك عملية جراحية ، ففقد وزنك على الفور. الوزن الزائد يعقد التخدير والرأسي الأول وتضميد الجروح وارتداء الزرع.
قبل اثني عشر ساعة من الإجراء ، يحتاج الشخص إلى التوقف تمامًا عن شرب الماء والطعام.
المسار العام لهذه العملية هو كما يلي:
- علاج الأنسجة مع مطهر وشق.
- تشريح الأنسجة لظهور "المجال" التشغيلي.
- تقاطع عظم الفخذ وإنشاء قناة خاصة بعظم أنبوبي مقلوب.
- التثبيت في الفتحة التي تم إنشاؤها من الساق الاصطناعية على شكل إسفين ، والتي ينبغي أن تكون دقيقة قدر الإمكان مع حجم العظام.
- دفع الجزء الكروي من الزرع على ساق الطرف الاصطناعي.
- وضع الكأس في إدراج والحد من الزرع بأكمله.
- تركيب الصرف الصحي في الجرح والخياطة.
- في نهاية العملية ، يتم معالجة الجرح بالمطهرات ويتم وضع ضمادة على القمة. يذهب المريض إلى الجناح.
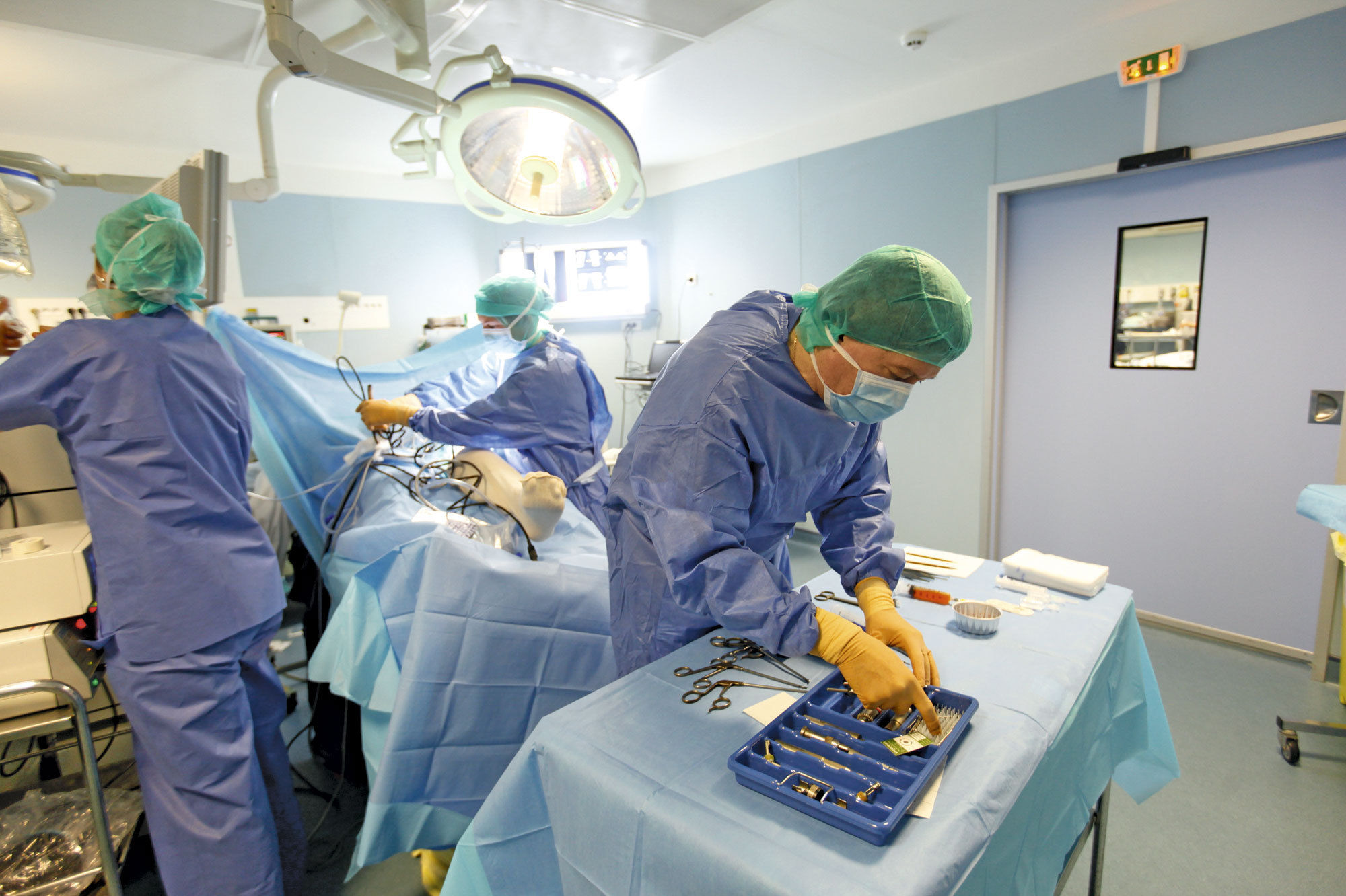
المريض تحت التخدير ، يتم إعداد الأدوات والساق في نسيج متشابك مرن.
! المهم يوصى باستبدال كلا مفصل الورك للمرضى الأصغر سناً ، حيث أنه من الأسهل عليهم الوصول إلى أقدامهم فورًا بعد الجراحة ، ولديهم المزيد من القوة لتحريك العكازات. سيحتاج المرضى المسنون بعد هذا التدخل إلى أربعة أيام على الأقل للاستيقاظ والبدء في المشي ببطء.
مضاعفات
بعد استبدال مفصل الورك ، قد يصاب المريض بالأنواع التالية من المضاعفات:
- تطور العدوى. يحدث هذا إذا كنت تعمل في ظل ظروف معقمة بما فيه الكفاية. أعراض العدوى هي الألم والحمى والقيح من الخيط. يتم علاج هذه الحالة بالمطهرات وإدخال المضادات الحيوية.
- فقدان الإحساس في الساق. يحدث هذا التعقيد مع تلف الألياف العصبية.
- المضاعفات الشائعة. يمكن التعبير عنها كنوبة قلبية وارتفاع ضغط الدم وسوء إفرازات التخدير.
- نزيف أثناء الجراحة. فمن الممكن مع الأضرار التي لحقت السفينة.
- جلطة دموية. للوقاية منه ، حتى قبل الجراحة ، يحتاج الشخص إلى إدخال عوامل مضادات التخثر.
- تطور نخر الأنسجة اللينة. يحدث هذا مع انتهاك الدورة الدموية وتغذية الأنسجة ، مما يؤدي إلى وفاتهم. ستكون علامات هذه المضاعفة فقدان حساسية الجلد ، وكذلك اكتسابها للظل الداكن أو اللون الأسود الداكن.
- كسر العظام. يحدث هذا التعقيد عند السقوط ، عند تلف العظم بالقرب من الأطراف الاصطناعية.
- خلع المفصل. غالباً ما تحدث هذه المضاعفات في الأيام الأولى بعد الجراحة. لتقليل خطر التفكك ، لا تقم بثني الساق بقوة في المفصل ونقله إلى الجانب.
- ارتداء أو تخفيف المفصل. يحدث مع الاستخدام المطول.
حتى قبل العملية ، يسأل المرضى الطبيب عن مقدار ما سيتعين عليهم المشي على عكازين. في هذه الحالة ، لا يمكن للأطباء إعطاء إجابة محددة ، لأن كل حالة على حدة وتستخدم تقنيات وأنواع مختلفة من الأطراف الاصطناعية في العمليات. أيضا ، لعبت دورا هاما في استعادة مشية طبيعية من خلال الجهود التي يبذلها الشخص.
في المتوسط \u200b\u200b، يجب على المرضى استخدام العكازات لمدة شهر ، وبعد ذلك يمكن استبدالهم بعصا. مع وجود كمية كبيرة من الأطراف الاصطناعية واستبدال مفصل كلي ، يحتاج بعض المرضى إلى وقت أطول لاستعادة النشاط البدني دون عكازات.
أيضا ، في بعض الأحيان يحتاج المرضى إلى استبدال كلي متكرر لرأس مفصل الورك في حالة وجود كسر في عنق الفخذ. مؤشرات لهذا هي:
- الإصابة.
- خلع الطرف الاصطناعي ؛
- تخفيف الاصطناعية.
- التهاب.
نادراً ما يحدث هذا ، لكنك ترى كيف أن بطانة الحُف قد خفت ، بسبب تحول رأس التعويذ إلى أعلى. القدم ، على التوالي ، سوف تصبح أيضا أقصر.

وهذا هو الخلع ، يحدث بسبب السقوط أو حركة غير صحيحة حادة.

يمكن أن تتصدع المكونات الخزفية ، لكن هذا نادرًا جدًا.

لذلك يمكن تدمير عملية الزرع إذا كان الشخص يعاني من نمط حياة نشط للغاية ، وفي الوقت نفسه لديه الكثير من الوزن الزائد.
بفضل مجموعة واسعة من المواد والمصنعين من نظائرها المشتركة ، من الصعب على المرضى تحديد أي بدلة أفضل. اليوم ، تشارك الشركات المصنعة التالية في تطوير وتصنيع مفاصل الورك:
- سترايكر.
- BIOMET.
- أيسكولاب.
- جونسون آند جونسون.
- زيمر.
جميع هذه الشركات المصنعة تنتج بدائل داخلية عالية الجودة تنسخ بشكل طبيعي المفصل الطبيعي للشخص. تجدر الإشارة إلى أن جميع الأجزاء الداخلية من هذه الشركات لها نفس الجودة ، لذلك لا يمكنك اختيار أفضل منتج منها.

انتبه للمكونات الوردية ، وهذه هي نفس السيراميك التي تبلى ببطء شديد.
علاوة على ذلك ، فإن الشركة الوحيدة تنتج عناصر السيراميك لمثل هذه الأطراف الاصطناعية Ceramtech، مما يجعل الفرق بين جميع البدائل الداخلية أصغر.

في هذه الحالة ، يتكون رأس المكون الفخذي من السيراميك الأسود تحت الاسم التجاري Oxinium. ويعتبر أكثر كمالا من المعتاد.
بالنسبة لتكنولوجيا الإنتاج والمواد ومخطط الحجم ، فإن الشركات الرائدة الموضحة أعلاه لديها شركات متطابقة.
لا يمكن لجميع المرضى استبدال مفصل الورك ، لأن هذه العملية تحتوي على موانع الاستعمال التالية:
- فترة الحمل والرضاعة.
- السكتة الدماغية الأخيرة.
- أمراض القلب الحادة.
- شكل متقدم من الفشل الكلوي أو الكبد.
- عدوى فيروس نقص المناعة البشرية
- أمراض الأورام.
- اضطراب النزيف.
- نخر رأس الفخذ أو عدوى نشطة ؛
- فترة مسار الأمراض الفيروسية ؛
- السل النشط.
- داء السكري المتقدم.
- مرض عقلي خطير
- السمنة 3 درجات.
- هشاشة العظام.
يتم تمييز المؤشرات التالية للعملية:

داء المبيضات بوضوح: على اليسار سطح سليم لعظم الفخذ ، على اليمين هي المرحلة الأخيرة من داء المفاصل.
![]()
ترى التماس جيدة جدا وصحية. لا توجد الجلبة ، الضوء موحد ، لا شيء ينفض.
! المهم في معظم الحالات ، يتم وصف الجراحة عندما تكون طرق العلاج الأخرى ببساطة غير فعالة للشخص. هذا هو السبب في أنه من غير المعقول ببساطة التفكير في أي بديل يمكن أن يحل محل هذه العملية. يمكن للطبيب فقط أن يقرر أن الشخص يحتاج إلى الأطراف الصناعية.
لإطالة عمر الأطراف الاصطناعية ، يجب عليك اتباع هذه النصائح:
- السيطرة على وزنك.
- تجنب إرهاق البدني.
- اتصل بالطبيب لمعرفة أي تدهور في المفصل.
- لا تعبر الساقين.
- تجنب ممارسة المفرطة.
- ممارسة الجمباز.
زوج احتكاك الزرع
يهدف الباحثون الحاليون في مجال البحث والتطوير إلى زيادة فترة استخدام البدائل الداخلية ، خاصة من قبل المرضى في سن مبكرة. وبسبب هذا ، فإن تطوير عناصر ومواد جديدة من أجل نظائرها الاصطناعية للمفصل.

التطورات المبتكرة تولي اهتماما كبيرا لأزواج الاحتكاك الموجودة في المنطقة بين الكأس ورأس الأطراف الاصطناعية. وبالتالي ، الأكثر استخدامًا هي أزواج الاحتكاك التالية:
- معدن + معدن
- السيراميك + البولي اثيلين.
- معدن + البولي اثيلين.
- سيراميك + سيراميك.
يتم اختيار المواد المحددة للبدلة من قبل الطبيب. في هذه الحالة ، يجب أن يأخذ المتخصص في الاعتبار العديد من العوامل ، من أهمها عمر المريض ووزنه وجنسه ووجود الأمراض المصاحبة له وإهمال الأمراض الرئيسية.
إن أبسط وأرخص المواد الصناعية في نفس الوقت هي سبيكة معدنية (التيتانيوم ، على سبيل المثال). هذه التصميمات بسيطة جدًا وتتمتع بصفات جيدة من مقاومة التآكل. يوصى بهذه الأطراف الصناعية لكبار السن.

أزواج الاحتكاك من اليسار إلى اليمين: عديد الإيثيلين المعدني (رخيص وقصير الأجل) ، عديد الإيثلين الخزفي (منتصف الأرض) ، السيراميك الخزفي (الأكثر متانة ومكلفة)
أطقم الأسنان المصنوعة من البولي إيثيلين والسيراميك أغلى ثمناً ، لكن في الوقت نفسه تتمتع بخواص مثالية للاستهلاك.
من حيث المتانة ، وكذلك الوظائف ، فإن الخيار الأمثل هو بدلة مصنوعة من السيراميك والبولي ايثلين. يوفر هذا المزيج وظيفة انزلاق ومفاصل جيدة جدًا. علاوة على ذلك ، فإن هذه المواد هيبوالرجينيك وتوفر الاستخدام طويل الأجل.
استبدال الورك في روسيا
اليوم ، كل مواطن لديه الحق في الحصول على الأطراف الاصطناعية مجانا بموجب الحصة. لهذا ، يحتاج الشخص إلى إعداد الوثائق التالية:
- نسخة من جواز السفر
- إحالة من الطبيب حول الحاجة إلى الجراحة ؛
- نسخة من البيان مع التشخيص ؛
- نسخ من نتائج البحوث ؛
- وثائق تأكيد التأمين الصحي.
بعد الخروج ، تبدأ فترة إعادة التأهيل. وهو ينص على التوصيات الطبية التالية:
- حتى تتم إزالة الغرز ، يجب أن يتم الضمادات يوميًا (عالج الجرح بالمطهرات ، استبدل الضمادة المعقمة بواحدة جديدة).
- في اليوم الثالث أو الرابع ، تحتاج إلى الخروج ببطء من السرير وبمساعدة العكازات يتعلمون التنقل. يجب أن يكون الحمل على الساق غير مكتمل.
- تناول جميع الأدوية الموصوفة من قبل الطبيب (المسكنات ، مضادات التخثر ، المضادات الحيوية إذا لزم الأمر).
- كل يوم ، قم بترجيع الساق التي يتم تشغيلها بضمادة مرنة لتطبيع الدورة الدموية والقضاء على الوذمة.
- بعد الخروج من المنزل وإزالة الغرز ، يُسمح بزيادة الحمل على الساق والتنقل بعصا.
- في فترة إعادة التأهيل المتأخرة (5-8 أشهر بعد الجراحة) ، يمكن للشخص ممارسة العلاج الطبيعي.

اشترِ نفسك دراجة تمرين واعطها ما بين 15 و 20 دقيقة كل يوم ، مما سيؤدي إلى تحسين عضلات الساق وتحسين حالة الجسم عمومًا. الميزة الرئيسية للدراجة هي قلة الأحمال الصدمية.
الأنواع المسموح بها من الحمل الرياضي بعد مثل هذه العملية هي السباحة والجمباز وتنس الطاولة. ممنوع منعا باتا الجري والقفز بعد العملية. رفع الأثقال هو بطلان أيضا.
! المهم النساء اللاتي لديهن تثبيت بدلة داخلية معدنية لديهن خطر متزايد من حدوث مضاعفات أثناء الحمل ، حيث يمكن لأكسيد الحديد اختراق الجنين بكمية متزايدة.
أنواع التثبيت المشترك
تتميز الطرق الرئيسية التالية لإصلاح البدائل الداخلية:
- طريقة بدون اسمنت. هذه الطريقة هي الأكثر شيوعا. في هذه الحالة ، يتم إصلاح الأطراف الاصطناعية عن طريق إدخال جزيئات زرع لها سطح خشن في أنسجة العظام المعدة.

يؤدي وجع وصلابة مفصل الورك أو كلاهما (TBS) إلى ضعف نشاط الحركة في الساقين ، مما يؤدي بدوره إلى تفاقم الطريقة المعتادة للحياة. بالإضافة إلى عدم القدرة على الرقص أو ممارسة الرياضة ، في الحالات الشديدة ، لا يستطيع مرضى أمراض TBS خدمة أنفسهم حتى في الحياة اليومية. ألم شديد وشديد ، غالبًا ما يؤدي تقييد وظيفة الساق / القدم المريض إلى طاولة العمليات.
جراحة استبدال الورك هي في الحقيقة خلاص لكثير من الناس ، وتؤدي إلى استعادة وظائف الساق / الساق وتحسن بشكل كبير من نوعية الحياة. العلاج الجراحي لـ TBS ليس سوى خطوة قصيرة على الطريق لاستعادة نمط حياة مألوف وقدرة عمل. من المهم للغاية الشفاء بعد الجراحة ، لأنه بسبب إعادة التأهيل الصحيحة والمطولة يعتمد استمرار وجود المريض المريح.
تشريح الورك
أكبر مفصل في جسم الإنسان هو مفصل الورك. إنها تعاني من ضغوط هائلة طوال حياة الشخص ، لأنها مزيج من الأطراف السفلية والحوض.
الهياكل التي يتم تشكيل TBS:
- رأس الفخذ - الطرف العلوي للعظم في شكل كرة ؛
- لحق - اكتئاب أو قمع في عظام الحوض حيث يتم تثبيت رؤوس الفخذ ؛
- الغضروف المفصلي - يصطف الحُق من الداخل ويمثله ناعمة نسيج غضروفي مع تزييت الهلام ، من الضروري تسهيل و تخفيف حركة رأس الفخذ في المفصل.
- السائل الزليلي - سائل على شكل جيلي ، يقع في تجويف المفصل ، والذي يوفر التغذية للغضاريف ، ويخفف أيضًا الاحتكاك بين أسطح المفصل ؛
- الأربطة وكبسولة المفصل - تتكون من نسيج ضام كثيف ، مصمم لعقد أسطح المفاصل ، وضمان ثبات TBS ومنع خلعه.
الحركة في TBS ناتجة عن تقلصات العضلات والأوتار المحيطة بالمفصل. هيكل مماثل من TBS يجعل مفصل العظام المحمول ويوفر حركة في أي طائرة تقريبا والاتجاه. توفر مثل هذه المجموعة من الحركات الدعم والمشي وإنتاج تمارين القوة بشكل مناسب.
في كثير من الأحيان ، مطلوب استبدال TBS بعد إصابة خطيرة. ولكن في كثير من الأحيان ، يتم نقل مؤشرات للأورام التعويضية أمراض العظام و / أو المفاصل. العمليات التنكسية المختلفة في TBS تسبب الألم وإعاقة الحركة ، وفي الحالات الشديدة تؤدي إلى التدمير الكامل لرأس الفخذ وغيرها من مكونات المفصل.
الأورام التعويضية TBS
إن التركيبات الباطنية للـ TBS هي عملية جراحية معقدة وطويلة ، يتم خلالها استبدال الأجزاء البالية (المدمرة) من المفصل بأجزاء اصطناعية. تسمى البدلة ، التي تحل محل TBS "القديم" ، بدلة داخلية ، حيث يتم تثبيتها داخل الجسم (إندو).
الذي يحتاج TBS تعويضات الأطراف
يستحسن استبدال TBS فقط في حالة حدوث أضرار هيكلية خطيرة وضعف وظيفة المفاصل ، عند المشي وأي نشاط بدني يسبب الألم ويكاد يكون من المستحيل. في كل حالة ، ينبغي أن يأخذ القرار المتعلق بمسألة جراحة الاستبدال بالمنظار في الاعتبار قدرات العملية وضرورتها وفائدتها.
مؤشرات:
- التهاب المفاصل التنكسية الضمور من TBS (داء كوكساروس) في حالة تلف المفصل الثنائي ذو درجة 2-3.
- 3 درجة من داء كوكسار واحد TBS ؛
- داء كوكسارثروس 2 - 3 درجات من TBS واحد ، جنبا إلى جنب مع خلل (الجمود التام) من TBS آخر ؛
- التهاب الفقار اللاصق التهاب المفاصل الروماتويديمما يؤدي إلى خلل أحادية أو ثنائية من TBS ؛
- نخر العقيم ، عندما يتم تدمير رأس العظم بالكامل إما بسبب اضطرابات الدورة الدموية ، أو نتيجة للصدمة ، والتي غالباً ما توجد في الشباب ولا يمكن تفسيرها بشكل كامل ؛
- كسر عنق الفخذ ، كقاعدة عامة ، عند كبار السن ، كسور رأس الفخذ (بعد السقوط أو الإصابة) ؛
- تشكيل مفصل كاذب (في المرضى المسنين) ؛
- خلل التنسج من TBS ، وخاصة الخلقية.
- الأمراض المرتبطة بالاضطرابات الأيضية في العظام (هشاشة العظام أو هشاشة العظام) ؛
- الأورام الخبيثة في رأس أو عنق عظم الفخذ ، سواء الأساسي أو النقيلي
- التهاب المفاصل ما بعد الصدمة.
- مرض بيرتس - نخر في رأس الفخذ.
تشمل العلامات الرئيسية التي تشير إلى الحاجة إلى استبدال مفصل الورك ما يلي:
- انخفاض كبير في حجم في TBS.
- تصلب TBS.
- ألم شديد ، حتى لا يطاق عندما تتحرك ؛
- متلازمة الألم طويلة الأمد.
موانع
لا يمكن إجراء عمليات المعالجة الباطنية للـ TBS في جميع الحالات. يتم تقسيم موانع استبدال المفصل إلى مطلق (لا يمكن إجراء الجراحة على الإطلاق) والنسبية (بحذر وتحت ظروف معينة).
موانع النسبية تشمل:
- أمراض الأورام.
- علم الأمراض الجسدية المزمن.
- فشل الكبد.
- زيادة الوزن (3 درجة) ؛
- اعتلال هورموني.
الحظر المطلق للجراحة في حالة:
- استحالة الحركة المستقلة (استبدال المفصل غير عملي ويزيد فقط من خطر حدوث مضاعفات بسبب الجراحة) ؛
- أمراض القلب والأوعية الدموية المزمنة (قصور القلب والعيوب القلبية الوخيمة ، عدم انتظام ضربات القلب) ، الحوادث الوعائية المخية والفشل الكبدي غير المصاحب للتعويض (ارتفاع خطر تدهور الحالة) ؛
- أمراض الجهاز التنفسي القصبي ، والتي يصاحبها فشل في الجهاز التنفسي والتهوية (الربو ، انتفاخ الرئة ، توسع القصبات ، التهاب الرئة) ؛
- العمليات الالتهابية في مجال TBS (تلف الجلد والعضلات أو العظام) ؛
- وجود بؤر من العدوى المزمنة التي يجب فحصها (الأسنان الهشة ، التهاب اللوزتين ، التهاب الجيوب الأنفية المزمن أو التهاب الأذن الوسطى) ؛
- تعفن الدم المنقول حديثًا (قبل 3 إلى 5 سنوات من التدخل المحتمل) - خطر كبير من تثبيط البروستاتة ؛
- الحساسية المتعددة ، وخاصة بالنسبة للدواء ؛
- شلل جزئي أو شلل في الساق ليتم تشغيلها ؛
- هشاشة العظام الشديدة وعدم كفاية قوة العظام (فرص عالية لكسر الساق في منطقة الفخذ حتى بعد إجراء عملية جراحية كاملة) ؛
- عدم وجود قناة نخاع العظم في عظم الورك.
- عدم نضوج الهيكل العظمي.
- الأمراض الحادة لأوعية الساقين (التهاب الوريد الخثاري أو الجلطات الدموية).
أنواع البدائل الداخلية
يجب أن يكون للوصلة المصطنعة ، التي يتم استبدالها بـ TBS مرضي ، الخصائص التالية:
- قوة كافية
- موثوقية التثبيت ؛
- قدرات وظيفية عالية ؛
- الخمول (التوافق الحيوي) لأنسجة الجسم.
الحمل على المفصل الصناعي أكبر من تلقاء نفسه بسبب نقص الغضروف والسائل الزليلي ، مما يقلل من الحمل والاحتكاك. لذلك ، من أجل تصنيع البدائل الداخلية ، يتم استخدام السبائك المعدنية عالية الجودة والبوليمرات (البلاستيك المتين للغاية) والسيراميك. عادةً ما يتم دمج كل هذه المواد في واحدة من بدائل الباطن ، وغالبًا ما تكون عبارة عن مزيج من المفاصل الاصطناعية والمعدنية والبلاستيكية.
أكثر الأذرع المعمرة مقاومة للاهتراء هي الأغطية الداخلية المعدنية ، وعمر الخدمة 20 عامًا ، بينما لا تزيد البقية عن 15 عامًا.
يتكون المفصل الصناعي من:
- يتكون كأس التعويذة ، الذي يحل محل عظام عظام الحوض ، من السيراميك أو المعدن (ولكن يوجد أيضًا بلاستيك) ؛
- رأس التعويذة على شكل جزء معدني كروي مع رش البوليمر ، والذي يوفر انزلاقًا ناعمًا للبطانة الداخلية أثناء حركات الساق ؛
- أرجل الأطراف الصناعية ، التي تمثل الحد الأقصى للحمل ، لذلك ، مصنوعة فقط من المعدن (الساق من بدلة داخلية تحل محل الرقبة والثلث العلوي من عظم الفخذ).
البدائل الداخلية حسب نوع تعويضات TBS
يشمل تصنيف المفاصل الصناعية لمفاصل TBS تقسيمها إلى:
قطب واحد
وهي تتألف فقط من الساقين والرؤوس ، والتي تحل محل الأجزاء المقابلة من عظم الفخذ ، بينما يبقى الحُق "أصليًا". غالبًا ما يتم إجراء هذه العمليات في وقت مبكر ، ولكن بسبب النتائج الوظيفية السيئة وعدد كبير من تدمير الحُق ، مما يؤدي إلى فشل الأطراف الصناعية في الحوض الصغير اليوم نادراً ما يتم إجراؤه.
ثنائي القطب
وتسمى هذه البدائل الكلية بالكلية وتستخدم في التركيبات الباطنية الكلية للـ TBS. أثناء العملية ، لا يتم استبدال رأس وعنق الفخذ فقط ، ولكن أيضًا الحُق (يتم تثبيت كأس بدلة). يتم إصلاح الأجزاء الداخلية من القطبين بشكل جيد في أنسجة العظام ، ويتم تكييفها قدر الإمكان ، مما يزيد من نجاح العملية ويقلل من عدد المضاعفات. مثل هذه البدائل الداخلية مناسبة لكلا من الأطراف البديلة من المرضى المسنين المصابين بهشاشة العظام وللشباب الناشطين.
أنواع تثبيت الغرسات
يتم ضمان نجاح العملية ليس فقط عن طريق الاختيار الصحيح للجراحة الداخلية ، ولكن أيضًا عن طريق طريقة تركيبها. الهدف من جراحة مفاصل مفصل الورك هو التثبيت الأكثر ثباتًا وموثوقية للزرع في العظام لتزويد المريض بحركة حرة في الساق بعد الجراحة.
خيارات لإصلاح الأطراف الاصطناعية:
أسمنت
بالنسبة لمثل هذا الزرع ، يتم استخدام غراء بيولوجي خاص ، وهو ما يسمى الأسمنت ، والذي يعمل ، بعد تصلبه ، على تثبيت باطن الأرض بقوة على أنسجة العظام. يتم تحضير الأسمنت أثناء العملية.
Cementless
يعتمد تثبيت الزرع هذا على تصميمه الخاص. تم تجهيز سطح البدلة بالعديد من النتوءات الصغيرة ، وفتحات الراحة ، والثقوب. بعد بعض الوقت ، ينمو النسيج العظمي من خلال الثقوب والمسافات البادئة ، وبالتالي تشكيل نظام واحد مع الزرع.
هجين
الجمع بين زرع زرع بين الأسمنت وطرق تركيب الأسمنت. يتضمن هذا الخيار شد كأس الإلتهاب الداخلي في الحالب وتثبيت الساق بالإسمنت.
يتم تحديد خيار تثبيت التثبيت للبطانة الداخلية من خلال الخصائص التشريحية للعظم والقناة النخاعية ، وبالطبع عمر المريض. كل من تثبيت الأسمنت والاسمنت له إيجابيات وسلبيات:
- ارتفاع درجة حرارة الأنسجة المحيطة خلال تصلب الأسمنت ، مما يزيد من خطر رفض الزرع أو فشلها في تجويف الحوض ؛
- من ناحية أخرى ، مع تثبيت الاسمنت ، يتم تقصير وقت إعادة التأهيل ، ولكن استخدام مثل هذا التثبيت في المرضى المسنين وفي وجود هشاشة العظام محدود ؛
- يزيد التثبيت بدون الاسمنت من فترة إعادة التأهيل ، ولكنه الأفضل بالنسبة للشباب ، حيث قد يتطلب الأمر استبدال بدلة داخلية (إعادة بدلة داخلية) ؛
- التثبيت الهجين هو المعيار الذهبي في التركيبات البديلة وهو مناسب لكل من المرضى الصغار وكبار السن.
التحضير والتقدم في العملية
يتم اتخاذ القرار بشأن جراحة مفاصل الورك من قبل جراح العظام مع المريض. بالإضافة إلى الإجراءات التشخيصية اللازمة (التصوير الشعاعي والتصوير بالرنين المغناطيسي والموجات فوق الصوتية في المنطقة التي يتم تشغيلها) ، يفحص الطبيب الساقين ويكشف عن ميزات علم الأمراض ودرجة تلف الهياكل العظمية. أثناء الفحص ، يتم اختيار بدلة داخلية مناسبة لهذا المريض.
يوصف الدراسات والتحليلات الإضافية أيضا.
قبل الجراحة
يتم نقل المريض إلى المستشفى يومًا واحدًا - قبل تاريخ تاريخ الأطراف الصناعية المحدد. في المستشفى يتم تعيينهم:
- UAC و OAM ؛
- جلوكوز الدم
- فحص الدم الكيميائي الحيوي.
- تحليل تجلط الدم (الصفائح الدموية ، البروثرومبين ، مؤشر البروثرومبين ، النزيف ووقت التخثر) ؛
- دم لكل مجموعة وريصوس ؛
- شوارد الدم ؛
- اختبارات الإصابة بفيروس نقص المناعة البشرية ، والزهري والتهاب الكبد ؛
- التصوير الشعاعي للرئتين.
- تحديد وظائف الجهاز التنفسي ؛
- وفقا لنصيحة المتخصصين الآخرين.
يتم إخطار المريض بالمضاعفات المحتملة أثناء العملية وبعدها ، يأخذون موافقة كتابية على العملية ويعلمون كيفية التصرف أثناء الجراحة وبعدها.
يتضمن فحص أخصائي التخدير اختيار التخدير ، يتم إعطاء الأفضلية للتخدير الفقري - "حقنة في الظهر" (أقل ضرراً والأفضل بالنسبة للمرضى المسنين).
يُسمح بعشاء خفيف عشية العملية. في الصباح ، يتم حلق الجلد الموجود في منطقة مفصل الورك تمامًا ، ويتم ضم الساقين بضمادات مرنة أو جوارب ضاغطة. في الصباح ، لا يُسمح للمريض بالشرب وتناول الطعام.
تقدم العملية
بعد نقل المريض إلى غرفة العمليات ، يتم إجراء التخدير ويعالج الحقل الجراحي بالمطهرات. يقوم الجراح بتشريح الجلد والعضلات (يصل طولها إلى 20 سم) ويفتح الكبسولة داخل المفصل ويعرض رأس الفخذ في الجرح. ثم يقوم باستئصال عظم الفخذ ، بما في ذلك الرأس والرقبة ، ويكشف قناة العظم.
يتم نمذجة العظم وفقًا لشكل الزرع ، والذي يتم تثبيته في قناة العظم بالطريقة الأنسب (عادةً مع الأسمنت). حفر عملية الحق وإزالة الغضروف المفصلي تماما. يتم تثبيت كأس تعويض داخلي وثابتة في القمع المعالج.
المرحلة الأخيرة من العملية هي خياطة الأنسجة المشطوبة وتركيب الصرف الصحي في الجرح لتصريف التصريف. يتم تطبيق ضمادة.
مدة العملية هي 1.5 - 3.5 ساعات.
المضاعفات المحتملة
قضية مضاعفات استبدال الورك وغالبا ما تكون ذات فائدة للمرضى. أي تدخل جراحي يحمل خطر الفشل. تعتبر المعالجة الباطنية للـ TBS عملية معقدة وواسعة النطاق ، وحتى مع مراعاة موانع الاستعمال ، والمؤشرات المختارة بشكل صحيح ، باتباع القواعد والتوصيات بعد العملية الجراحية ، فإن النتائج السلبية ممكنة.
تنقسم جميع مضاعفات هذا العلاج الجراحي إلى 3 مجموعات:
- أثناء الجراحة
تشمل هذه المجموعة تطور النزيف في الجرح ، أو الحساسية للأدوية أو انتهاك نشاط القلب ، وغالبًا ما تكون الجلطات الدموية وكسور تكوين العظام في المفصل.
- في فترة الانتعاش المبكر
من الممكن حدوث نزيف من جرح ، أو تكملة جرح أو زرع ، ورم دموي في المنطقة التي يتم تشغيلها ، وفشل بدلة داخلية مع رفضها ، أو التهاب العظم والنقي ، أو فقر الدم ، أو خلع مفصل الورك.
- بعيد
تتطور المضاعفات المماثلة بعد خروج المريض من المستشفى. وتشمل هذه الاضطرابات خلع الباطنة ، وتشكيل ندوب جسيمة في منطقة ما بعد الجراحة ، مما يقلل من الحركة في المفصل أو تخفيف أجزاء من بدلة المفصل.
نتحدث عن التسعير
جميع المرضى ، دون استثناء ، مهتمون بما إذا كانت العملية مدفوعة أم لا ، وإذا كان الأمر كذلك ، فما هي تكلفة جراحة مفاصل العظام. في روسيا اليوم ، يمكن إجراء العلاج الجراحي لمفصل الورك وفقًا للبرامج التالية:
- مجانًا ، إذا كان هناك بوليصة تأمين طبي إلزامي (كقاعدة عامة ، في هذه الحالة ، هناك قائمة انتظار لمدة 6 إلى 12 شهرًا) ؛
- مجانًا وفقًا لحصة VMP (المساعدة الطبية عالية التقنية) - هناك حاجة إلى ظروف معينة يتم تقديم فوائد لها ؛
- تدفع في عيادة عامة أو خاصة.
عند شراء مفصل اصطناعي ، لا ينبغي لأحد أن يعتمد على السعر ، ولكن على طراز المريض وعمره. على سبيل المثال ، سيتكلف التركيب الباطني لعملية جراحية لمرض الكوكسار أكثر من عملية زرع ضرورية لكسر في عنق الفخذ. وبالتالي ، فإن العملية معقدة للغاية ، وتعد مهارة الجراح وبراعة التنفيذ مهمة ، وليست عملية زرع مكلفة. في حالة حدوث خطأ طبي ، يمكن أن يكون تطور النتائج السلبية مع معظم أنواع البطانة الداخلية عالية الجودة والأعلى تكلفة.
يمكن للطبيب فقط اختيار نموذج الزرع الأمثل ، لذلك من الأفضل أن يعهد إلى جراح التشغيل بالاختيار.
يتم تصنيع نماذج الغرس الأكثر شعبية من قبل شركات عالمية مثل DePuy و Zimmer.
عند اختيار بدلة داخلية ، يجب أن تؤخذ المواد التي تُصنع منها مكونات الزرع في الاعتبار:
- معدن / معدن - هذا المزيج مقاوم للارتداء ، وعمر الخدمة 20 عامًا أو أكثر ، وهو مثالي للرجال مع نمط حياة نشط ، ولكن لا ينصح به للنساء اللواتي يخططن للحمل (خطر كبير من دخول أيونات المعادن إلى الجنين) ؛ السعر مرتفع للغاية وقد تتشكل المنتجات السامة على أسطح البطينات أثناء الاحتكاك ، لذلك نادراً ما يتم استخدامها ؛
- المعدن / البلاستيك - غرس رخيص ، سمية منتجات الاحتكاك معتدلة ، ولكن تصميم قصير الأجل (لا يزيد عن 15 سنة) ؛ مناسبة للأشخاص الذين يتمتعون بشخصية غير رياضية ، مما يؤدي إلى أسلوب حياة هادئ ويمكن الوصول إليه من قبل كبار السن ؛
- السيراميك / السيراميك - جيدة لأي عمر ونوع الجنس ، فهي دائمة وغير سامة ، ولكنها باهظة الثمن (كعيوب - يمكن أن يصرخن عند الحركة) ؛
- السيراميك / البلاستيك - تختلف في الرخص ، وارتداء سريع وقصيرة الأجل ، الأمثل لكبار السن من الرجال والنساء.
سعر التركيبية هو مجموع تكلفة الزرع ، تكلفة العملية بالإضافة إلى الإقامة في المستشفى. على سبيل المثال ، الحد الأدنى لسعر عملية زرع DePuy هو 400 دولار ، ومبلغ Zimmer 200 دولار. يتراوح متوسط \u200b\u200bتكلفة العلاج الجراحي بين 170،000 و 250،000 روبل ، جنبًا إلى جنب مع إقامة في المستشفى تصل إلى 350،000 روبل ، وإجمالًا ، ستبلغ التكاليف المالية للعلاج حوالي 400000 روبل.
إعادة التأهيل والحياة مع بدلة
إعادة التأهيل بعد استبدال مفصل الورك هي عملية مهمة وطويلة تتطلب صبرا ومثابرة كبيرين من المريض. يعتمد الأمر على المريض كيف ستتحرك الساق في المستقبل وما إذا كانت ستعود إلى نمط الحياة المعتاد.
بعد مفاصل مفصل الورك ، تهدف جميع التدابير المتخذة إلى استعادة النشاط الحركي في المفصل الذي يتم تشغيله ويجب أن تبدأ على الفور (بعد الخروج من التخدير) بعد الجراحة. إعادة التأهيل تشمل:
- التنشيط المبكر للمريض ، يجب تنفيذ جميع التدابير بشكل مستمر ، بالتتابع وفي تركيبة ؛
- تمارين العلاج الطبيعي.
- تمارين التنفس
- التدليك العلاجي.
- تناول الفيتامينات والمعادن التي تقوي العظام والمفاصل ؛
- تغذية جيدة
- تقييد النشاط البدني والأنشطة الرياضية.
هناك 3 فترات الاسترداد:
- بعد العملية الجراحية في وقت مبكر ، والذي يستمر ما يصل إلى 14 - 15 يوما ؛
- بعد العملية الجراحية المتأخرة ، يستمر لمدة تصل إلى 3 أشهر ؛
- عن بعد - من 3 إلى 6 - 12 شهرًا.
العملية: اليوم الأول
في اليوم الأول من فترة ما بعد الجراحة ، يكون المريض في وحدة العناية المركزة (وحدة العناية المركزة) ، حيث يراقب العلامات الحيوية ويمنع تطور المضاعفات المحتملة. بعد العملية ، يتم وصف المضادات الحيوية والتخثر ، ويجب ضم الساقين بضمادات مرنة (الوقاية من ركود الدم). يتم تغيير الضمادة وإزالة القسطرة البولية في اليوم التالي. يجب أن يبدأ المريض في التدريبات الأولى بعد الجراحة مباشرة بعد ترك التخدير:
- حركة أصابع القدم - لثني وفك.
- لثني وفك القدم في الكاحل ذهابا وإيابا (حوالي 6 مجموعات في الساعة في بضع دقائق ، حتى القدم متعبة قليلا) ؛
- دوران القدم للساق التي تعمل 5 مرات في اتجاه واحد (في اتجاه عقارب الساعة) و 5 مرات في الآخر ؛
- حركات ذات ساق ويدين صحيين دون قيود ؛
- الانحناء الطفيف في الركبة مع الساق العاملة (الانزلاق السلس للقدم فوق الورقة) ؛
- التوتر بالتناوب في عضلات الأرداف اليمنى واليسرى.
- بالتناوب رفع واحد أو آخر الساق تقويمها 10 مرات ؛
يجب الجمع بين جميع التمارين في اليوم الأول وما بعده مع تمارين التنفس (الوقاية من الركود في الرئتين). عندما يجب استنشاق التوتر العضلي بعمق ، وعند الاسترخاء ، قم بالزفير ببطء.
الجلوس والمشي في اليوم الأول محظور. أيضًا ، لا يمكنك الاستلقاء على جانبك ، يمكنك فقط وضع وسادة على جانبين بين الأرجل.
بينما يكون المريض في وضع أفقي ، وخاصة في الأشخاص المصابين بأمراض جسدية في القلب والجهاز الشعب الهوائية ، فإنه يُمنع من تكوين تقرحات الضغط (تغيير وضع الجسم ، وتدليك الجلد على النتوءات العظمية والظهر ، وتغيير الملابس بانتظام ، ومعالجة الكافور إلى الكحول).
اليوم الثاني - العاشر
في اليوم الثاني ، يتم نقل المريض إلى غرفة مشتركة ويتوسع نظام المحرك. يمكنك محاولة الجلوس في السرير بالفعل بعد يومين من العملية ، ويفضل أن يكون ذلك بمساعدة طاقم طبي. عندما تحاول الجلوس ، فأنت بحاجة إلى مساعدة نفسك بيديك ، ثم خفض ساقيك من السرير. من المهم أن تجلس ، تميل للخلف ، وأن تضع بكرة خلف الظهر. يجب أن تتذكر أيضًا القاعدة الرئيسية: ألا تزيد زاوية الانحناء في مفصل الورك عن 90 درجة ، أي أن TBS لا ينبغي أن يكون مفرطًا ، وهو محفوف بإخلاع الزرع أو تلف مكوناته. للامتثال لهذه القاعدة ، تحتاج فقط إلى التأكد من أن TBS أعلى الركبة.
يُسمح للأطباء باتخاذ الخطوات الأولى في اليوم الثاني أو الثالث. يجب أن يكون المريض مستعدًا للألم الذي يحدث في الأيام الأولى بعد جراحة المفاصل. يتم أيضًا تنفيذ الخطوات الأولى بدعم من الطاقم الطبي. يجب تزويد المريض بإطار خاص (مشايات) أو عكازات. لا يمكن المشي دون عكازين إلا بعد شهر ونصف إلى 3 أشهر من العملية.
عند الانتقال إلى وضع الوقوف ، يجب مراعاة بعض القواعد:
- أولاً ، توقف الطرف المُشَغَّل بمساعدة اليدين وساقه الصحية ؛
- يميل على ساقه صحية مع عكازين ، حاول الوقوف ؛
- يجب تعليق الساق المشغولة ، ويحظر أي محاولة للضغط عليها بكل وزنها لمدة شهر.
إذا كانت فترة الاسترداد مرضية ، فبعد شهر من السماح باستخدام قصب بدلاً من العكازات كوسيلة للدعم. ممنوع منعا باتا الاعتماد على ساقه في الشهر الأول بعد الجراحة.
- انحنى بالتناوب على الركبة وارفع إحدى الساقين أو الأخرى - تقليدًا للمشي في مكانه ، ولكن مع دعم الجزء الخلفي من السرير ؛
- الوقوف على ساق صحية ، واتركه جانباً واستعاد الطرف الذي تم تشغيله إلى موضعه الأولي ؛
- الوقوف على ساق صحية ، واستعادة ببطء وسلاسة مؤلمة الساق الخلفي (لا تطرف عليه) - تمديد مفصل الورك.
يُسمح بالتدحرج على السرير على المعدة من 5 إلى 8 أيام ، ويجب أن تكون الأرجل مطلقة قليلاً بمساعدة وسادة بين الفخذين.
يجب زيادة كثافة الأحمال وتوسيع نطاق الحركة تدريجياً. يجب ألا يتم الانتقال من نوع واحد من التمارين إلى آخر قبل 5 أيام.
بمجرد أن يبدأ المريض في الخروج بثقة من السرير ، ويجلس ويمشي على عكازين لأكثر من 15 دقيقة ثلاث مرات في اليوم ، يبدأ التدريب على دراجة تمرين (10 دقائق مرة أو مرتين في اليوم) ويبدأ في تعلم المشي في الطابق العلوي.
عند الرفع ، يتم وضع ساق صحية في الخطوة ، ثم يتم استبدال الساق التي يتم تشغيلها بعناية. أثناء الهبوط ، يتم نقل العكازات إلى الخطوة السفلى ، ثم الطرف الذي يتم تشغيله ، ومن ثم في حالة صحية.
فترة إعادة التأهيل عن بعد
المرحلة النهائية من الانتعاش تبدأ بعد 3 أشهر من جراحة المفاصل. تستمر حتى ستة أشهر أو أكثر.
مجموعة من التمارين لأداءها في المنزل:
- الاستلقاء على ظهرك ، ثني وسحب الساق اليمنى واليسرى إلى المعدة بدوره ، كما هو الحال عند ركوب الدراجة ؛
- الاستلقاء على جانب صحي (وسادة بين الوركين) ، رفع الساق المستقيمة التي تعمل ، والحفاظ على الموقف لأطول فترة ممكنة ؛
- استلق على بطنك وانحنى - لتمدد الأطراف عند الركبتين ؛
- استلق على بطنك ، وارفع ساقك المستقيمة واسترجعها ، ثم اخفضها ، كرر مع الطرف الآخر ؛
- أداء نصف القرفصاء من وضعية الوقوف ، مستلقياً على ظهر الكرسي / السرير ؛
- ملقيا على ظهرك بالتناوب ثني ركبتيك بالتناوب ، دون رفع قدميك عن الأرض ؛
- ملقاة على ظهرك ، خذ بالتناوب الساق والأخرى على الجانب ، تنزلق على الأرض ؛
- وضع وسادة تحت الركبتين وفصل الساقين في مفاصل الركبة بالتناوب.
- الوقوف ، مستلقًا على ظهر الكرسي ، ارفع الساق التي تعمل إلى الأمام ، ثم اصطحبها إلى الجانب ، ثم إلى الخلف.
إعداد شقة
لتجنب الصعوبات المحتملة بعد خروج المريض من المستشفى ، يجب عليك إعداد الشقة:
إزالة جميع السجاد لمنع القدمين أو العكازات من التشبث بها.
- الجدران
ضع الدرابزين الخاص في المناطق شديدة الخطورة: في الحمام والمرحاض ، وفي المطبخ ، بجانب السرير.
- قاع
احصل على سرير طبي إن أمكن ، يمكنك تغيير الطول منه. ليس من المريح فقط الاسترخاء ، ولكن من السهل أيضًا الجلوس والخروج من السرير.
- الحمام
يُنصح بالغسل في حوض الاستحمام أو الاستحمام أثناء الجلوس ، إما عن طريق وضع لوحة خاصة على حواف حوض الاستحمام أو عن طريق وضع كرسي بأرجل غير قابلة للانزلاق في كشك الاستحمام. لإصلاح الدرابزين على الحائط بجانب حوض الاستحمام لتسهيل عملية الارتفاع والقرفصاء في حوض الاستحمام.
- مرحاض
يجب أن يتذكر المريض القاعدة - يجب ألا تتجاوز زاوية الانحناء في TBS 90 درجة. لكن الارتفاع القياسي للمرحاض لا يسمح بمراعاة هذه القاعدة ، لذلك يتم وضع حلقة مطاطية أو فوهة خاصة على المرحاض. يتم تثبيت الدرابزين أيضًا على الجدران بجانب المرحاض لتسهيل وضع القرفصاء والوقوف.
ما هو مسموح وما هو محظور
بعد العملية ، بغض النظر عن المدة التي تم تنفيذها فيها ، يُمنع منعًا باتًا:
- الجلوس على سطح منخفض (الكراسي والكراسي ، وعاء المرحاض) ؛
- عبور الساقين أثناء الاستلقاء على جانبك أو على ظهرك ؛
- المنعطفات الحادة في الجسم ذات الأرجل الثابتة والحوض (الظهر أو الجوانب) ، يجب أولاً إعادة ترتيب الأرجل في الاتجاه الصحيح ؛
- استلق على جانبك دون وجود بكرة بين الركبتين ؛
- الجلوس عبر أرجل أو أطرافه الصليب ؛
- الجلوس لأكثر من 40 دقيقة.
من الممكن بعد جراحة المفاصل:
- الراحة في وضع أفقي على الظهر يصل إلى 4 مرات في اليوم ؛
- ارتداء ملابس الجلوس فقط ، وارتداء الجوارب والجوارب والأحذية بمساعدة من أحبائهم ؛
- عند الجلوس ، انشر القدمين على مسافة 20 سم ؛
- للقيام بالأعمال المنزلية البسيطة: الطبخ ، الغبار ، غسل الصحون ؛
- المشي بشكل مستقل (بدون دعم) بعد 4-6 أشهر.
سؤال - الجواب
السؤال:
كيف تأكل بعد الجراحة؟
نظرًا لحقيقة أن المريض قد قلل من النشاط الحركي بعد وضع الزرع ، فمن الضروري مراقبة السعرات الحرارية لمنع زيادة الوزن ، مما يؤدي إلى إبطاء تعافي المريض. يجب التخلص من الأطعمة الدهنية والمقلية والمعجنات والمخللات واللحوم المدخنة والتوابل. من الضروري توسيع النظام الغذائي مع الفواكه والخضروات الطازجة والخبز أصناف قليلة الدسم من اللحوم (لحوم البقر ولحم العجل والدجاج) والأسماك. فرض حظر صارم على الكحول والشاي والقهوة القوية.
السؤال:
متى يغادرون المنزل؟
إذا كانت فترة ما بعد الجراحة غير هادئة ، فسيتم الخروج من المستشفى في غضون 10-14 يومًا ، مباشرة بعد إزالة الغرز.
السؤال:
متى يتم إزالة الصرف من الجرح؟
تتم إزالة الصرف بعد توقف تصريف المياه ، كقاعدة عامة ، يحدث هذا في 2-3 أيام.
السؤال:
بدأت تقلق بشأن الألم بعد الجراحة (لقد مر عام). ما هو السبب في ذلك؟
من الضروري الخضوع لفحص مع طبيب التشغيل والتأكد من أن كل شيء يتماشى مع التعويضي الداخلي. إذا لم تكن هناك مضاعفات ، فيجب عليك استشارة طبيب الأعصاب ، وربما يرتبط الألم بالتهاب عظمي غضروفي قطني.
السؤال:
هل جراحة المفاصل ممكنة في أي عمر؟
لا. لا يوصي الأطباء بإجراء عملية جراحية للأشخاص الذين تقل أعمارهم عن 45 عامًا. أولاً ، يرجع ذلك إلى الاستخدام المحدود للزرع (الحد الأقصى حتى 25 عامًا) ، وثانيًا ، في المرضى الصغار ، يتم إبطاء البدلة الداخلية بشكل أسرع بسبب النشاط البدني.
السؤال:
هل العملية ممكنة مع الاستبدال المتزامن لكلا مفصل الورك؟
نعم ، هذا ممكن ، لكنه نادراً ما يتم إنتاجه ولأسباب صحية (في كثير من الأحيان بعد الإصابة). إن التعويضية الداخلية المزدوجة تزيد من احتمال الإصابة بمضاعفات ما بعد الجراحة وتعقيد مسار فترة الشفاء.
السؤال:
كان لي TBS تعويضات الأطراف. متى أحتاج إلى الأشعة السينية للمفصل المشغل؟
يتم إجراء فحص بالأشعة السينية بعد 3 أشهر من غرس البروستاتة من أجل تحديد حالة تثبيت البنى العظمية.